Uveitis des Auges
Die Uveitis ist eine Entzündung der Uvea (mittlere Augenhaut), eine das Auge umgebende Zwischenschicht, die sich aus der Iris (Regenbogenhaut), dem Ziliarkörper (Strahlenkörper) und der Choroidea (Aderhaut) zusammensetzt.
Die Uvea spielt die wichtigste Rolle bei der Blutversorgung der Netzhaut.
Inhalt
Klassifikation der Uveitis
Die Krankheit kann in verschiedene Arten unterteilt werden:
Anatomische Klassifikation
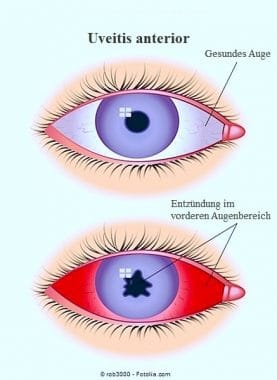
Uveitis anterior bezieht sich auf eine Entzündung der Regenbogenhaut.
Je nach den betroffenen Strukturen kann sie auch bezeichnet werden als:
- Iridozyklitis (Iris + Einbeziehung des Ziliarkörpers);
- Zyklitis anterior (der vorderer Bereich des Ziliarkörpers ist betroffen).
Uveitis intermedia betrifft den Glaskörper- und hinteren Teil des Ziliarkörpers; sie kann auch bezeichnet werden als chronische Zyklitis, peripherische Uveitis, Pars planitis, Letztere bezieht sich auf den vorderen Glaskörperbereich.
Uveitis posterior beschreibt eine Entzündung der Aderhaut, die als Choroiditis bezeichnet wird bzw. Chorioretinitis, wenn auch die Netzhaut einbezogen ist.
Auch die Blutgefäße der Netzhaut können mit betroffen sein, was zu einer retinalen Vaskulitis führt.
Die Uveitis posterior wird auch unterteilt in fokal, multifokal oder diffus, je nach Art der Entzündung, die am Augenhintergrund sichtbar ist.
Totale oder Panuveitis deutet auf eine Entzündung in allen Bereichen der Uvea hin und stellt eine ernsthafte Erkrankung dar.
Eine andere Klassifikation unterteilt die Uveitis in zwei Kategorien:
- Granulomatös
- Nicht granulomatös
Dies ist eine beschreibende Klassifikation, die auf der klinischen Untersuchung und auf dem Schaden beruht, der verursacht wird und nicht auf der Histologie; sie kann dazu dienen, die Möglichkeiten der Differentialdiagnose einzugrenzen.
Die Uveitis wird als granulomatös bezeichnet, wenn Busacca-Knötchen im Zellzwischenraum (Stroma) der Iris und speckige Ablagerungen auftreten.
Die granulomatöse Uveitis hat einen schleichenden Beginn und einen langen Verlauf.
Eine andere Charakteristik der granulomatösen Uveitis sind die Koeppe-Knötchen am Rand der Pupille, die kleiner sind als die Busacca-Knötchen.
Die nicht granulomatöse Uveitis weist diese Bildungen nicht auf.
Das Vorhandensein von Koeppe-Knötchen bedeutet nicht immer, dass die Uveitis vom granulomatösen Typ ist.
Beginn, Dauer und Verlauf der Uveitis
Die Erkrankung kann schleichend oder plötzlich auftreten und die Dauer wird als akut definiert, wenn sie weniger als drei Monate anhält, und als chronisch, wenn drei Monate überschritten werden.
Möglicher Verlauf:
- Wiederkehrend (wiederholte einzelne Episoden nach mindestens 3 Monaten Inaktivität)
- Chronisch (Rezidive treten in weniger als drei Monaten nach Unterbrechung der Therapie auf)
Ursachen der Uveitis
Die Ursachen hängen von der Art der Uveitis ab:
Entzündlich – aufgrund einer Autoimmun- und Rheumaerkrankung.
Man geht davon aus, dass die Ursache einer Uveitis eine Immunreaktion ist. Der auslösende Faktor variiert je nach genetischen und Umweltfaktoren.
Es gibt spezielle Erkrankungen, die mit einer Unterkategorie der Uveitis (anterior, intermedia, posterior, Panuveitis) verbunden sind.
Die nicht granulomatöse Erkrankung kann in Zusammenhang stehen mit:
- rheumatoider Arthritis,
- systemischem Lupus erythematodes,
- multipler Sklerose,
- Vogt-Koyanagi-Harada-Syndrom,
- Sakroiliitis,
- Spondylitis ankylosans,
- Reiter-Syndrom,
- Psoriasis,
- entzündlichen Darmerkrankungen (zum Beispiel Colitis ulcerosa und Morbus Crohn),
- Sarkoidose,
- Morbus Behçet,
- autoimmuner Vaskulitis
- juveniler idiopathischer Arthritis
Die einzige Patientengruppe, die derzeit einer Vorsorgeuntersuchung auf Uveitis unterzogen wird, sind Kinder mit juveniler idiopathischer Arthritis.
Infektiös – verursacht durch bekannte okulare und systemische Krankheitserreger.
Einige Infektionen stehen mit einer anterioren Uveitis in Zusammenhang und die Ursache ist wahrscheinlich eine Immunreaktion des Organismus.
Die anteriore und posteriore granulomatöse Uveitis ist verbunden mit:
- Toxoplasmose – die häufigste Ursache der posterioren Uveitis,
- Zytomegalievirus,
- Herpes simplex Virus,
- Herpes zoster Virus,
- Tuberkulose,
- Syphilis,
- Human Syncytial Virus,
- Kryptokokkose,
- Candidose.
Infiltrativ – sekundär nach invasiven Neoplasien, beispielsweise Lymphomen.
Traumatisch.
Iatrogen – verursacht durch chirurgische Eingriffe, Unfallverletzungen oder Medikamente (zum Beispiel Rifabutin, Cidofovir). Wenn eine Uveitis einige Wochen oder Monate nach einer Operation auftritt, wird sie als phaco-anaphylaktisch bezeichnet.
Hereditär – sekundär aufgrund einer Stoffwechselerkrankung oder Dystrophie.
Ischämisch – verursacht durch eine Verstopfung der Blutbahnen.
Idiopathisch – eine Kategorie, die verwendet wird, wenn trotz gründlicher Erforschung keine zugrunde liegende Ursache auszumachen ist. Etwa 50% der Uveitisfälle sind idiopathisch.
Es gibt auch manche Augensymptome, die durch eine Uveitis anterior entstehen (zum Beispiel das Posner-Schlossman-Syndrom, die Heterochromiezyklitis nach Fuchs und das Schwartz-Syndrom).
Die sympathische Ophthalmie (manchmal sympathische Ophthalmitis genannt) ist eine seltene Form der bilateralen Panuveitis. Es handelt sich um einen speziellen Uveitis-Typ als Reaktion auf eine Augenverletzung.
 Symptome der Uveitis
Symptome der Uveitis
Anzeichen, Symptome und Charakteristika der Uveitis sind:
- gerötete Augen,
- Augenschmerzen,
- Photophobie (Überempfindlichkeit auf Licht),
- Verschwommensehen,
- Punkte oder dunkle und zitternde Flecke im Gesichtsfeld (Myodesopsie),
- Sehverlust,
- weißlicher Bereich (Hypopyon) im Innern des Auges vor der unteren Regenbogenhaut (farbiger Bereich des Auges),
- tränende Augen,
- Kopfschmerzen
- Fieber
- Schwindel.
Mögliche Komplikationen der Uveitis
Zu den Komplikationen der Uveitis gehören Verklebungen zwischen Regenbogenhaut und Linse oder anderen Strukturen des vorderen Auges.
Im vorderen Bereich können sie sich zwischen Regenbogenhaut und Hornhaut bilden und folgende Störungen hervorrufen:
- Trübung der Hornhaut,
- hoher Augendruck.
Hintere Verklebungen treten zwischen Regenbogenhaut und Linse auf, die Folgen sind:
Weitere Komplikationen sind:
- Netzhautablösung,
- Sehverlust,
- Makuladegeneration,
- Makulaödem.
Diagnose, Untersuchungen und Tests bei Uveitis
Zur Diagnose der Uveitis sollte eine vollständige Augenuntersuchung durchgeführt werden; diese umfasst:
- Untersuchung mit der Spaltlampe,
- Kontrolle mit dem Ophtalmoskop nach Pupillenerweiterung.
Der Arzt analysiert die Krankengeschichte des Patienten.
Labortests können zum Ausschluss einer Infektion oder Autoimmunerkrankung erfolgen.
Der Arzt könnte bildgebende Untersuchungsverfahren verordnen, wie:
- Fluoreszenzangiographie,
- optische Kohärenztomographie (OCT)
- Magnetresonanztomographie, um systemische Erkrankungen auszuschließen wie Multiple Sklerose.
Therapie von Uveitis und Iritis
Der Arzt verschreibt vermutlich Kortikosteroide, um die Entzündung im Auge zu verringern.
Die Verabreichung von Kortison kann erfolgen in Form von:
- Augentropfen,
- Tabletten,
- Injektionen.
Dies hängt von der Art der Uveitis ab.
Da die anteriore Uveitis den vorderen Augenbereich betrifft, kann lässt sie sich leicht mit Augentropfen behandeln.
In der Regel wird eine posteriore Uveitis mit Tabletten oder Injektionen behandelt.
Je nach Symptomen könnte eine dieser Behandlungsformen bei einer intermedialen Uveitis angewendet werden.
Kortikosteroide und andere Immunsuppressiva können sehr ernste Nebenwirkungen hervorrufen, zum Beispiel:
- Nierenschäden,
- hohe Blutzuckerwerte,
- arteriellen Bluthochdruck,
- Osteoporose,
- Glaukom.
Dies tritt vor allem bei Kortison in Tablettenform auf, da die Dosis relativ hoch sein muss, um bis in die hinteren Augenbereiche zu gelangen.
Es ist daher wichtig, in Bezug auf die Dosis die Anweisungen des Arztes genauestens zu befolgen und sich zu den regelmäßigen Kontrolluntersuchungen einzufinden, um den Fortschritt der Behandlung zu überwachen.
Bei einer anterioren Uveitis verschreibt der Arzt außer den Kortikosteroiden vermutlich pupillenerweiternde und schmerzlindernde Augentropfen auf Atropin- und Homatropin-Basis.
Man kann auch Augentropfen zur Verringerung des Augendrucks anwenden, wenn sich aufgrund der Uveitis ein erhöhter Augendruck entwickelt hat.
Wer an einer systemischen Erkrankung leidet, die die Uveitis verursacht, sollte auch wegen dieser vom Arzt behandelt werden.
Wird die Uveitis durch bakterielle Infektionskrankheiten hervorgerufen, kann der Arzt Antibiotika verschreiben.
In gravierenden oder chronischen Fällen ist möglicherweise eine chirurgische Behandlung erforderlich, wie:
- Laser– oder Photokoagulation,
- Kältebehandlung (Kryotherapie) der peripheren Netzhaut,
- chirurgische Entfernung des Glaskörpers (Vitrektomie).
Naturheilmittel
Naturheilmittel sind nicht in der Lage, die gravierenderen Erkrankungen zu behandeln, die die Uveitis verursachen, vor allem, wenn eine autoimmune Krankheit dahinter steckt.
Es gibt es einige Produkte, die helfen können bei:
- infektiöser,
- traumatischer,
- ischämischer Uveitis.
Zum Beispiel helfen Propolis, Blaubeeren und Echinacea, das Immunsystem zu stärken und die Durchblutung zu verbessern.
Naturheilmittel funktionieren besser, wenn der Patient sich gesund ernährt.
Bis zur vollständigen Genesung dürfen keine Kontaktlinsen verwendet werden.
Prognose und Genesungszeiten der Uveitis
Bei Nichtbehandlung kann eine Uveitis zum Verlust des Sehvermögens führen.
Mit einer schnellen und wirksamen Behandlung erreicht man gewöhnlich ein gutes Ergebnis der Sehfähigkeit (eine Studie hat gezeigt, dass 91% dieser Patienten ihre normale Sehfähigkeit behalten).
Ein Rezidiv nach einer ersten Episode von akuter anteriorer Uveitis kommt häufig vor; eine aktuelle Studie ergab ein Auftreten in 24 % der Fälle pro Jahr.
Rezidive treten mit einer erhöhten Häufigkeit auf bei:
- jüngeren Patienten (18-35 Jahre),
- Fällen, in denen die vordere Uveitis in Zusammenhang mit Autoimmunkrankheiten und chronischen Entzündungen auftritt.
Die Prognose der chronischen granulomatösen Uveitis hängt von der Ursache, der zugrunde liegenden Erkrankung und einer frühzeitigen Erkennung und Behandlung ab.