Läsion der Supraspinatussehne
Inhalt
Was ist eine Läsion der Supraspinatussehne?
Das ist ein Riss des Obergrätenmuskels oder Supraspinatus, also eine der Sehnen, die die Rotatorenmanschette bildet, die der Drehung Schulter dient.
Die Rotatorenmanschette dient dazu, den Oberarmknochen (Humerus) mit dem Schulterblatt und dem Rest des Rumpfes vereint zu halten. Es sind die Muskeln, die eine Luxation der Schulter verhindern.

© Massimo Defilippo
Der Supraspinatus initiiert die Seitenanhebung des Armes bis etwa 80-90°, der zweite Teil der Armhebung erfolgt hauptsächlich durch den Deltamuskel.
Unter den Muskeln der Rotatorenmanschette ist der Supraspinatus derjenige, der am leichtesten eine Verletzung oder Ruptur erleidet, da er in einem Kanal verläuft, der unten durch den Humerus und oben durch das Schulterdach begrenzt ist.
Die Läsion oder der Abriss der Sehne des Supraspinatus kommt vor allem bei Sportlern beim Ausführen von Wurftechniken oder im Fitnessstudio und bei älteren Menschen aufgrund von Gewebedegeneration oder Tendinosen vor, bei denen die parallelen Sehnenfasern durcheinander und in Unordnung geraten.
Gewöhnlich besteht die Läsion zwischen Humeruskopf und Akromion, selten entsteht eine Insertionsläsion.
Im Allgemeinen bildet sich eine partielle und inkomplette Läsion, die sich mit der Zeit fortsetzt, bis es zu einer massiven Ruptur aller Schichten kommt, wenn nicht behandelt wird.
Reißt die Sehne völlig, neigt der Muskel dazu, sich zurückzuziehen und in Fettgewebe zu degenerieren.
Bei älteren Menschen neigt die Sehne zu Alterung und Degeneration und es bilden sich Verkalkungen oder Knochensporne, denn die entzündete Sehne neigt dazu, Kalksalze abzulagern.
Gewöhnlich erfolgt eine Läsion bei der am meisten beanspruchten Sehne, also der rechtsseitigen (bei Linkshändern die linksseitige), selten tritt sie beidseits auf.
Was sind die Ursachen für Läsion oder Ruptur des Supraspinatus der Schulter?
Die Ursachen einer Läsion der Supraspinatussehne können verschiedene sein, in manchen Fällen besteht eine Anfälligkeit des Betreffenden, in anderen ist sie die Folge von Traumen oder Zerrungen, es kann sich aber auch um einen langsamen Prozess von chronischer Sehnenentzündung und Degeneration durch Verschleiß handeln.
Befindet sich bei einem Menschen das Schulterdach sehr nahe am Humeruskopf (Abstand unter 1 cm), hat der Supraspinatus weniger Spielraum zur Verfügung und streift bei Bewegungen am Gegenüber, verursacht somit Reibung und Entzündung, was als Impingement-Syndrom oder Subakromialsyndrom bezeichnet wird.
Erwachsene oder alte Menschen, die unter chronischer Entzündung des Supraspinatus leiden, erfahren eine Degeneration und Schwächung der Sehne, was auf lange Sicht zu einem Ausfransen der Fasern führt.
Wurf- und Schlagsportler (Volleyballspieler, Tennisspieler, Basketballspieler, Rugbyspieler) können eine Sehnenentzündung mit Verdickung der Supraspinatussehne entwickeln, bis diese größer wird, als der Kanals, durch den sie verläuft. Dann reibt sie bei Bewegungen gegen das Schulterdach.
Eine heftige Bewegung kann den Supraspinatus überdehnen, zum Beispiel beim Werfen. In diesem Fall tritt die Läsion an der Sehne auf, wenn diese entzündet und dadurch geschwächt und weniger elastisch als der Muskel ist.
Auch die Art des Berufes kann zu einer Degeneration der Sehne führen. Wer mit dem Ellenbogen über Schulterhöhe arbeitet, wie die Maler, neigt eher dazu, eine chronische Entzündung und eine Läsion des Supraspinatus zu entwickeln.
Der Sehnenriss kann einen posttraumatischen Ursprung haben. So kann ein Sturz auf das Akromion (der äußerste Teil der Schulter) zu einem Schlag und einer Stauchung des Supraspinatus führen, was ihn schädigen oder zerreißen kann.
Eine Schulterluxation ist immer mit einer Zerrung von Muskeln und Sehnen der Rotatorenmanschette verbunden, in den schlimmsten Fällen können sie zerreißen.
Was sind die Symptome von Läsionen der Supraspinatussehne?
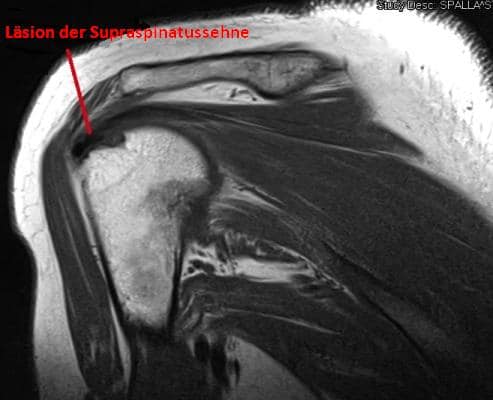
© Massimo Defilippo
Das Hauptsymptom ist der Schmerz in dem von der Läsion betroffenen Bereich, doch auch am vorderen Arm, denn oftmals ist eine Läsion des Supraspinatus mit einer Entzündung der Sehne des langen Bizepskopfes vergesellschaftet.
Der Patient klagt über so starke nächtliche Schmerzen, dass er dadurch nicht schlafen kann.
Die schmerzhaftesten Bewegungen sind die seitliche Abduktion des Armes, das Schließen des Büstenhalters, das Herausziehen des Portemonnaies aus der Hosentasche, Kämmen, Anbringen eines Haargummis usw.
Es bildet sich eine Flüssigkeitsansammlung im Gelenk, die nicht zu sehen ist.
Der Schmerz kann aufgrund einer Fehlhaltung und unrichtigen Benutzung von der Schulter in den Arm und zum Nacken ausstrahlen. Stiche an der Schulter führen zu Kraftverlust und Bewegungseinschränkung.
Es ist möglich, dass der Patient gleichzeitig mit der Läsion der Supraspinatussehne auch eine Tendinitis am langen Bizepskopf oder eine akromiohumerale Bursitis erleidet.
Wie wird eine Läsion oder Ruptur der Supraspinatussehne diagnostiziert?
Der Orthopäde ist der geeignete Facharzt, um eine mögliche Läsion an der Schulter zu bewerten, denn er ist auch in der Lage, sie zu operieren.
Die wichtigsten Geräteuntersuchungen sind der Ultraschall im Vergleich mit der anderen Schulter und die Magnetresonanztomographie, denn sie zeigen das Weichgewebe, wie Muskeln, Sehnen und Bänder, während eine Röntgenaufnahme nur die Knochen darstellt.
Die orthopädische Untersuchung umfasst Inspektion und Palpation der schmerzhaften Bereiche.
Das Schultergelenk ist das beweglichste des menschlichen Körpers, denn es kann folgende Bewegungen ausführen: Extension, Flexion, Abduktion, Adduktion, Innen- und Außenrotation.
Der Spezialist untersucht zuerst die Bewegung des Armes in alle Richtungen, um etwaige Bewegungseinschränkungen zu prüfen, besonders beim Heben und Kreisen.
Im zweiten Teil der Visite wird er spezifische Muskeltests vornehmen: Löst der Neer-Test, der durch Anheben der Schulter und dann in Abduktion von etwa 30° und einer Drehung nach innen durchgeführt wird, starke Schmerzen aus, ist der Test positiv.
Der erste Jobe-Test besteht im Anheben der Arme in 90°-Flexion und 60°-Abduktion bei maximaler Innenrotation. Der Arzt verursacht einen Widerstand, indem er nach unten drückt. Besteht eine Läsion des Supraspinatus, kann der Patient seinen Arm dagegen nicht anheben.
Der Hawkins-Test ist passiv. Dabei hebt der Arzt den Arm des Patienten und flektiert im Schultergelenk um 90° nach vorn. Von hier erfolgen eine Innenrotation und die Bewertung der Beschwerden, die der Patient angibt.
Der Yocum-Test besteht im Abstützen der Hand des schmerzenden Armes auf der anderen Schulter und im Anheben des Ellenbogens gegen den Widerstand des Arztes, der die beschriebenen Schmerzen bewertet.
Den Palm-up-Test macht man am Patienten, der den Arm mit einer 90°-Flexion und der Handfläche nach oben erhoben hat. Der Test ist positiv, wenn sich der Schmerz bei Druck auf den Unterarm an der Vorderseite der Schulter verschlimmert und auf eine Tendinitis der langen Bizepssehne hinweist.
Andere Tests sind weniger gebräuchlich.
Was ist die Therapie bei einer Läsion oder Ruptur der Supraspinatussehne?
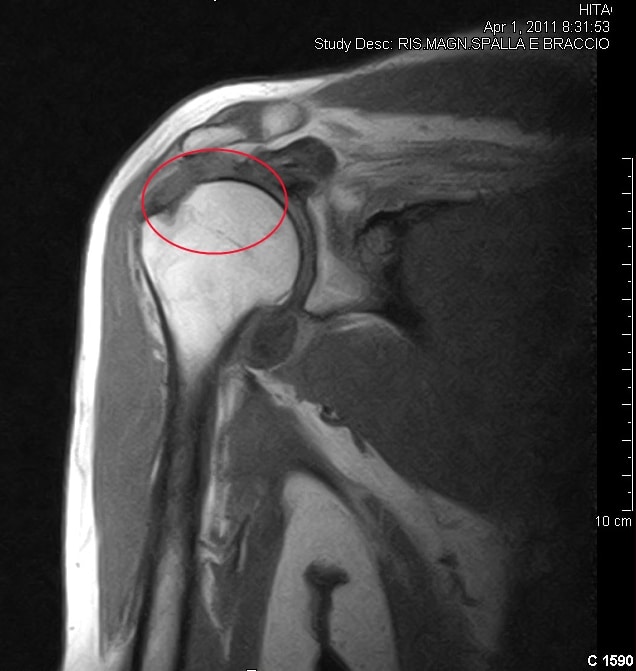
© Massimo Defilippo
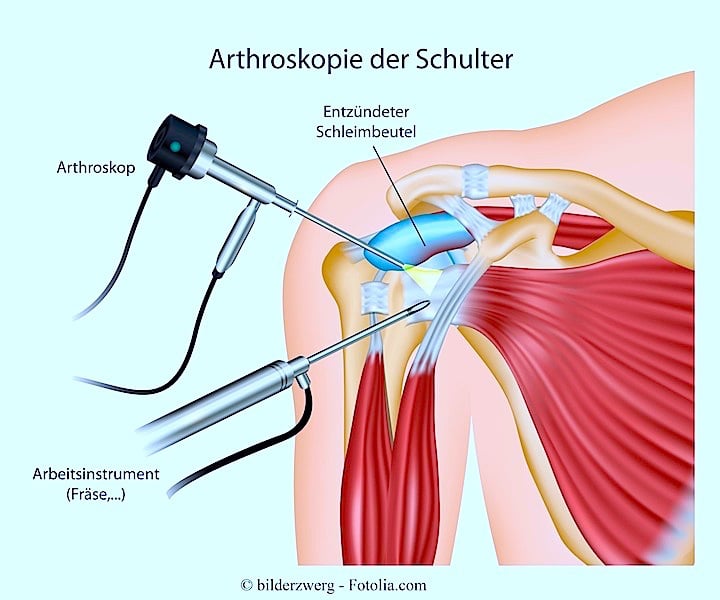
Nach sorgfältiger Abwägung des Zustands des Patienten wird der Orthopäde entscheiden, ob es eine Indikation für einen chirurgischen Eingriff gibt, je nach Alter des Patienten und je nachdem, welche tägliche Tätigkeiten dieser ausführen möchte.
Die Rekonstruktion der Rotatorenmanschette erfolgt eher bei einem jungen Patienten, der die Rehabilitation verkraften kann. Hingegen wird man bei älteren Menschen den Eingriff vermeiden.
Hält der Arzt die chirurgische Behandlung für nicht geeignet, wird er den Patienten einer Physiotherapie und Rehabilitation zuführen.
Während der Operation kontrolliert und begutachtet der Orthopäde den tatsächlichen Schaden, da die Magnetresonanztomopgraphie die innere Situation nicht exakt widerspiegelt.
Nachdem das Ausmaß des Schadens gesehen wurde, wird der Chirurg das Gelenk reinigen, indem er das geschädigte oder nekrotische Gewebe ausräumt. Dann wird die Sehne angezogen und mit kleinen Metallankern und nicht resorbierbarem Nahtmaterial am Knochen fixiert.
Je nach Kondition der Schulter kann der Orthopäde auch eine Knorpelausschabung (Reinigung) oder Wiedereingliederung der Knorpellippe vornehmen.
Je nach den Schäden wird der Chirurg über eine Operation durch Arthroskopie oder einen langen Schnitt entscheiden. Der Vorteil einer Arthroskopie ist, dass keine Narbe bleibt und somit keine Bindegewebsverklebungen entstehen.
Beim Schwimmen muss die Schulter fortgesetzte Rotationsbewegungen ausführen. Es ist daher besser, dies zu vermeiden, um die Situation nicht zu verschlimmern.
Eine Stoßwellentherapie ist kontraindiziert, weil zu ihren Nebenwirkungen die Läsion des Supraspinatus zählt.
Welche Rehabilitation muss nach einer Rekonstruktion der Rotatorenmanschette erfolgen?
Postoperativ muss der Patient für eine variable Zeit von 20 bis 40 Tagen eine Orthese tragen, je nach der Art der Operation, der Größe der Läsion und dem vom Chirurgen gewählten Protokoll.
Sobald die Orthese abgelegt wird, muss mit Übungen zur Rehabilitation begonnen werden, um eine schmerzlose Bewegung, die Wiederherstellung des Bewegungsumfangs des Gelenks und die Muskelkraft wiederzuerlangen.
Die erste Phase der Rehabilitation besteht im Lösen des Schulterblatts nach hinten und der passiven Bewegung des Schultergelenks, um die Elastizität des Gewebes wiederherzustellen.
Sobald der Orthopäde, der die Schulter operiert hat, die Erlaubnis erteilt, muss mit aktiver Bewegung und aktivem Training gegen elastischen Widerstand zur Stärkung der mittleren Brustmuskeln, der Stabilisatoren und der Rotatoren (M- supraspinatus, M. infraspinatus, M. subscapularis und M. teres minor) begonnen werden.
Leidet der Patient weiterhin aufgrund der Operation, wird ein physikalischer Therapiezyklus (zum Beispiel eine Tecartherapie®) zur Verringerung von Entzündung und Schmerz empfohlen.
Postoperative Genesungszeiten nach einer Läsion der Supraspinatussehne
Die Genesungszeiten sind lang, die Orthese muss 20 Tage getragen werden. Danach erfolgt eine lange Rehabilitation, um Bewegung und Kraft wiederherzustellen und den Schmerz zu verringern.
Der Patient kehrt normalerweise nach 2 Monaten zu einer sitzenden Tätigkeit zurück und nach etwa 4-5 Monaten zu einer körperlich schweren Tätigkeit. Er muss jedoch in den ersten 6 Monaten nach der Operation mit den Bewegungen vorsichtig sein.
- Entzündung der Supraspinatussehne
- Entzündung der Schultersehne
- Entzündung der langen Bizepssehne der Schulter
