Wächterlymphknoten für Brusttumor oder Hautkrebs

Ein Wächterlymphknoten (auch Sentinel-Lymphknoten) ist der Lymphknoten, in dem sich mit größerer Wahrscheinlichkeit Tumorzellen aus einem Primärtumor verbreiten.
Manchmal gibt es mehr als einen Wächterlymphknoten.
Inhalt
Was sind Lymphknoten?
Lymphknoten sind kleine rundliche Organe, die Teil des lymphatischen Systems sind.
Davon gibt es viele im ganzen Körper und sie sind durch Lymphgefäße miteinander verbunden.
Es gibt Gruppen von Lymphknoten in:
- Hals,
- Achselhöhle,
- Brust,
- Bauch,
- Beinen,
- Leiste.
Eine Lymphe genannte, klare Flüssigkeit fließt durch die Lymphgefäße und die Lymphknoten.
Die Lymphe, die in den Lymphgefäßen fließt, entsteht aus einer Flüssigkeit (interstitielle Flüssigkeit), die aus den kleinen Blutgefäßen austritt, die Kapillare genannt werden.
Diese Flüssigkeit enthält viele Stoffe, darunter:
- Blutplasma,
- Eiweiß,
- Glukose,
- Mineralsalze
- Sauerstoff.
Die interstitielle Flüssigkeit nimmt auch die Abfallprodukte aus den Zellen und andere Materialien wie Bakterien und Viren auf, um sie zu beseitigen.
Die Lymphgefäße des Körpers beginnen in den Geweben und erreichen zwei große Sammelgänge (Lymphsammelstämme) an der Basis des Halses. Das Lymphsystem geht nur in Herzrichtung, es ist ein Kreislauf parallel zum venösen Kreis.
Über diese Sammelstämme gelangt die Lymphe ins Blut.
Lymphknoten sind wichtige Teile des Immunsystems des Körpers. Sie enthalten:
- B-Lymphozyten,
- T-Lymphozyten,
- andere Zellarten des Immunsystems.
Diese Zellen kontrollieren die Anwesenheit fremder Mikroorganismen in der Lymphe, wie Bakterien und Viren.
Ist ein fremdes Agens anwesend, werden einige Zellen aktiviert und lösen eine Immunantwort aus.
Lymphknoten bezeichnet man als reaktiv, wenn die Lymphozyten, die sich im Innern befinden, gegen Mikroorganismen reagieren, die eine Infektion verursachen.Biopsie
Die Untersuchung der Lymphknoten ist auch wichtig um festzustellen, ob Tumorzellen die Eigenschaft entwickelt haben, sich in andere Körperbereiche zu verteilen (Metastasen).
Man darf den Befall durch Tumorzellen nicht mit vergrößerten Lymphknoten (Schwellungen) verwechseln.
Viele Krebsarten verbreiten sich über das Lymphsystem und die ersten Gebiete, in die sie gelangen, sind die naheliegenden Lymphknoten.
Aus diesem Grund gehören die Wächterlymphknoten zu den wichtigsten Prognosefaktoren.
Biopsie des Wächterlymphknotens
Die Biopsie des Wächterlymphknotens (Sentinel-Lymphknotenbiopsie, kurz SNLB) ist eine Vorgehensweise, bei der der Wächterlymphknoten:
- bestimmt,
- entfernt,
- untersucht wird, um festzustellen, ob Tumorzellen vorhanden sind.
Es erfolgt eine histologische Untersuchung in einem Laboratorium, bei der die Zellen mikroskopisch analysiert werden.
Diese Untersuchung kann dem Arzt helfen:
- das Tumorstadium (Ausbreitung der Krankheit im Körper) zu definieren,
- eine geeignete Therapie zu entwickeln.
Warum wird eine Biopsie des Wächterlymphknotens durchgeführt?
Die Biopsie des Wächterlymphknotens erfolgt, um zu bestimmen, ob die Tumorzellen in das Lymphsystem gewandert sind.
Man wendet die Biopsie des Wächterlymphknotens regelmäßig an bei Menschen mit:
- Brusttumor,
- Melanom.
Manchmal führt die Biopsie des Wächterlymphknotens auch bei anderen Krebsarten durch, wie zum Beispiel:
- Gebärmutterhalskrebs
- Dickdarmtumor
- Endometriumtumor
- Tumor an Kopf und Hals
- Magentumor
- Schilddrüsentumor
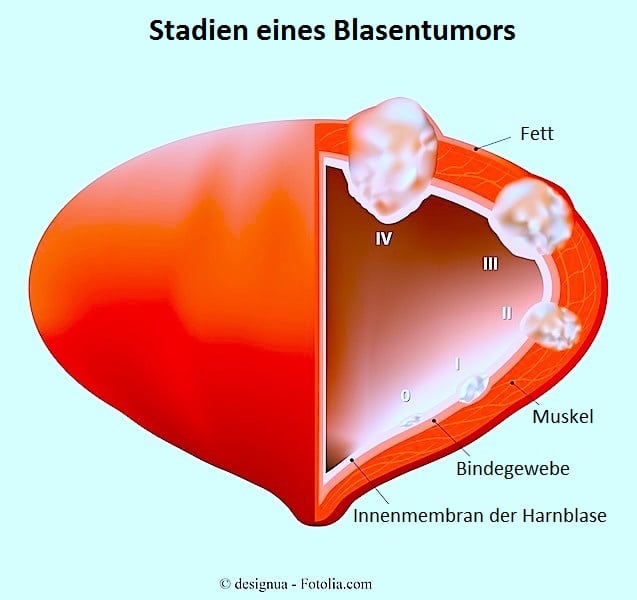
- Harnblasentumor
- Vulvatumor
Wo liegt der Wächterlymphknoten? Lokalisation
Nach der Entnahme einer Gewebeprobe muss der Wächterlymphknoten lokalisiert werden.
Es gibt zwei Methoden zur Lokalisierung des Wächterlymphknotens:
- Radioaktive Lösung – Eine gering radioaktive Lösung wird in der Nähe des Tumors injiziert.
Diese Lösung gelangt in das Lymphsystem und führt zu dem Wächterlymphknoten.
Die Injektion erfolgt in der Regel einige Stunden oder Tage vor dem chirurgischen Eingriff zur Entnahme des Wächterlymphknotens.
- Vitalfarbstoff (Methylenblau) – Der Arzt kann einen harmlosen Farbstoff in die Nähe des Tumors einspritzen. Diese Substanz tritt schnell in das Lymphsystem ein und gelangt zu dem Wächterlymphknoten, der sich strahlend blau verfärbt. Gewöhnlich wird der blaue Farbstoff kurz vor der operativen Entnahme des Wächterlymphknotens injiziert.
Ob die radioaktiven Lösung oder der blaue Farbstoff zur Lokalisierung des Wächterlymphknotens verwendet wird, hängt in der Regel von der Vorliebe des Chirurgen ab. - Szintigraphie – Die Lymphszintigraphie ist eine diagnostische Untersuchung, die in der nuklearmedizinischen Abteilung durchgeführt wird.
Dieses Vorgehen dient der Identifizierung und „Fotografie“ des Wächterlymphknotens mittels eines Gerätes namens „Gammakamera“ nach Injektion eines radiopharmazeutischen Mittels (schwach radioaktiver Farbstoff).
Das Verfahren zur Kennzeichnung und die Biopsie des Wächterlymphknotens bedeuten eine Strahlenexposition, auch wenn diese nur gering ist.
Aus diesem Grund muss der Arzt, der die Untersuchung durchführt, eine spezielle Zulassung besitzen.
Vorgehensweise und Technik bei der Biopsie eines Wächterlymphknotens
- In der Regel führt der Chirurg die Biopsie des Wächterlymphknotens in Vollnarkose durch, man ist während der Operation also nicht bei Beewusstsein und verspürt keine Schmerzen.
- Der Chirurg beginnt mit einem kleinen Schnitt oberhalb des Lymphknotens.
- Wurde vor dem Eingriff die radioaktive Lösung injiziert, benutzt der Chirurg eine spezielle Technik und ein kleines, tragbares Instrument, das Gamma-Detektor genannt wird, um die Stelle, an der die größte Ansammlung der Radioaktivität besteht, zu bestimmen und die Wächterlymphknoten zu identifizieren.
- Hat der Arzt Methylenblau als Färbemittel benutzt, färben sich die Wächterlymphknoten blau und werden sichtbar.
- In den meisten Fällen entfernt der Chirurg jeden der 2 oder 3 vorhandenen Wächterlymphknoten und schickt sie zur mikroskopischen Untersuchung des kanzerogenen Gewebes dem Pathologen.
- In manchen Fällen kann man gleichzeitig die Biopsie der Wächterlymphknoten und die operative Entfernung des möglichen Krebsgewebes durchführen.
In anderen Fällen führt man zuerst die Biopsie der Wächterlymphknoten durch und später die operative Tumorentfernung. - Allerdings kann die unmittelbare Untersuchung des Lymphknotens ein falsch negatives Ergebnis aufzeigen. Dann ist es erforderlich, die operative Entfernung nach der histologischen Untersuchung vorzunehmen.
© fotolia.com
Nach der Biopsie eines Wächterlymphknoten
- Nach der Biopsie eines Wächterlymphknotens wird der Patient in ein Krankenzimmer gelegt, in dem das medizinische Personal kontrolliert, ob postoperative Komplikationen auftreten.
- Wird der Patient keiner weiteren Operation unterzogen, wird er noch am selben Tag nach Hause entlassen.
- Die Genesungszeit, bis er zur normalen Aktivität zurückgelangt, hängt von der jeweiligen Situation ab.
- In der Regel gibt es keine Langzeitfolgen, weil in der näheren Umgebung viele andere Lymphknoten verbleiben.
- Erfolgt die Biopsie des Wächterlymphknotens während der Operation zur Entfernung eines Krebstumors, hängt die Länge des Krankenhausaufenthalts von der Schwere der Operation ab.
Nach einem Biopsie-Eingriff des Wächterlymphknotens
Nach dem Eingriff verursacht die Wunde normalerweise:
- Schmerzen an Brust, Schulter und Arm
- Kribbeln oder Taubheitsgefühl an:
- Arm,
- Schulter,
- Brustkorb.
Diese Symptome können auch mehrere Monate anhalten.
Rückkehr zu den Alltagsaktivitäten:
Duschen
In der Regel wird der Verband 7 Tage nach dem Eingriff abgenommen und man darf duschen. Die Wunde mit neutraler Seife waschen.
Autofahren
Nach dem Eingriff sollte man 3-4 Wochen abwarten, bis man wieder Auto fährt. Die Bewegungen im Auto können:
- Schmerzen verursachen,
- Fahrtüchtigkeit einschränken.
Depilation und Deodorants
Für 4 Wochen sollte man verzichten auf:
- Verwendung von Deodorants auf der Wunde,
- Depilation.
Übungen nach der Biopsie des Wächterlymphknotens bei Brusttumor
Die Entfernung des Wächterlymphknotens kann Probleme bei der Armbewegung mit sich bringen.
Es können sich Verklebungen (Adhäsionen) bilden, die die Bewegung einschränken.
Wichtig für die Rückerlangung der Bewegungsfähigkeit nach dem Eingriff ist:
- Armbewegung, sobald der Schmerz dies zulässt,
- spezielle Übungen,
- manuelle Narbenlösung (Manipulation oder Massage), damit sich keine Verklebungen bilden.
Forschungsergebnisse zur Biopsie des Wächterlymphknotens beim Mammakarzinom
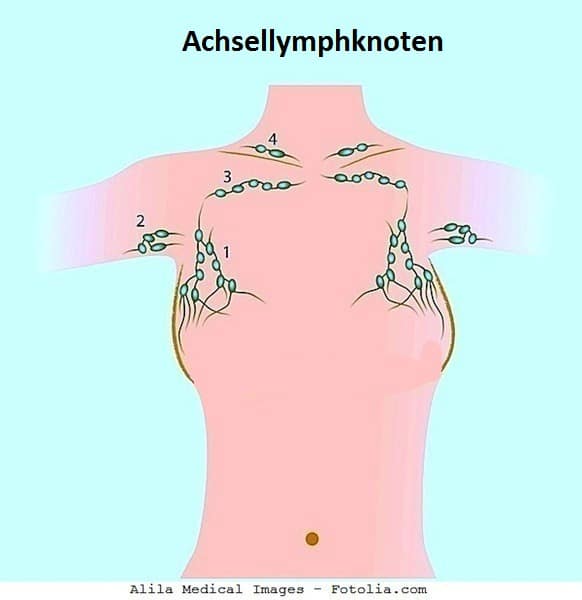
- Die Zellen des Brustkrebses gelangen zuerst in die Lymphknoten, die in der Achsel oder in der Achselregion nahe der betroffenen Brust liegen.
- Bei Brusttumoren nahe dem Brustbein (Sternum) jedoch können sich die Tumorzellen zuerst auf die Lymphknoten im Brustkorb (unter dem Brustbein) ausbreiten, ehe sie in der Achsel erkannt werden.
- In der Regel beträgt die Anzahl der Lymphknoten in der Achselhöhle zwischen 20 und 40, doch das variiert von Person zu Person.
In der Vergangenheit sah die Therapie von Brusttumoren die Entfernung dieser Lymphknoten (in einer Operation, die sich axilläre Lymphknotendissektion nannte), aus zwei Gründen vor:- um die Klassifikation des Mammakarzinoms zu ermöglichen,
- um einem Rezidiv der Erkrankung vorzubeugen.
- Ein regionales Rezidiv des Brustkrebses besteht dann, wenn die Tumorzellen, die zu den naheliegenden Lymphknoten gewandert sind, Ursprung für einen erneuten Tumor werden.
- Die Entfernung mehrerer Lymphknoten zur gleichen Zeit kann nachteilige Auswirkungen haben.
- Es gibt wissenschaftliche Studien über die Möglichkeit, das Tumorstadium lediglich anhand der Biopsie eines Wächterlymphknotens zu bestimmen.
Natürlich ist das nur dann möglich, wenn klinisch keine Anzeichen für Metastasen in den axillären Lymphknoten vorliegen, wie derbe und unverschiebliche Lymphknoten. - Man kann eine Biopsie auch nach einer erfolgten Chemotherapie vornehmen.