Optikusneuritis
Was ist eine Optikusneuritis?
Die Optikusneuritis (Neuritis nervi optici) ist eine Entzündung des Sehnervs, der Struktur, die das Auge mit dem Gehirn verbindet.
Sie kann zu einer plötzlichen Verminderung des Sehvermögens des betroffenen Auges führen.
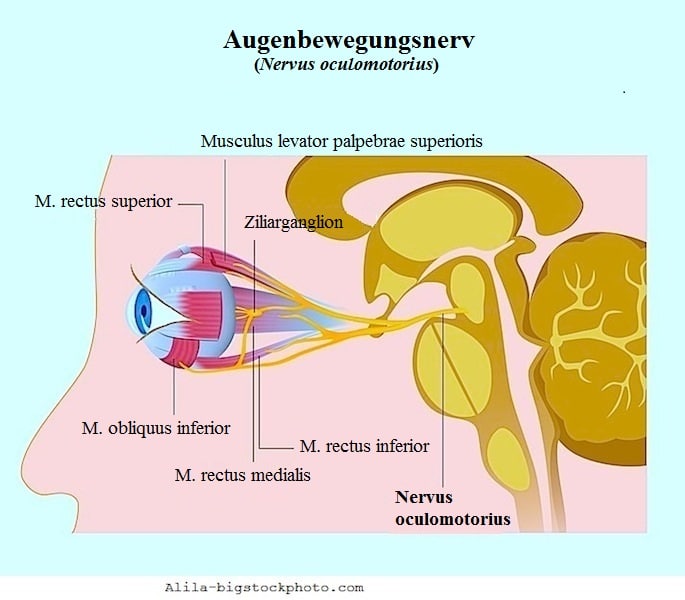
Der Sehnerv besteht aus einer Nervenverlängerung (Axon), die der Netzhaut eines jeden Auges entspringt.
Der Sehnerv transportiert die visuellen Informationen von der Netzhaut zu den Neuronen im Hirnstamm, wo die Signale an den Bereich des Gehirns weitergeleitet werden, die das Gesehene verarbeiten (okzipitaler Kortex).
Inhalt
Klassifikation der Optikusneuritis
Es gibt vier Arten der Optikusneuritis:
- Retrobulbärneuritis oder Entzündung des Sehnervs am Augenhintergrund: in der Regel verursacht durch Multiple Sklerose.
Diese Erkrankung kennzeichnet sich durch den teilweisen oder vollständigen Verlust der die Nerven umgebenden Myelinscheiden. - Papillitis oder vordere Optikusneuritis: Entzündung der Sehnervenpapille im vorderen Bereich, kann durch Multiple Sklerose verursacht sein.
- Perineuritis: Entzündung der Sehnervenscheide, der Nerv selbst wird verschont.
Meist sind die Patienten ältere Menschen und der Sehverlust ist geringgradig oder moderat.
Die Perineuritis wird durch Entzündungskrankheiten oder Infekte hervorgerufen, zum Beispiel Syphilis oder Sarkoidose. - Neuroretinitis: zu den Anzeichen gehören auch die Schwellung des Sehnervs und der Makula.
Die Exsudation (Entzündungsflüssigkeit), die sich um die Makula bildet, hat die Form eines Sterns.
Perineuritis und Neuroretinitis hängen nicht mit der Multiplen Sklerose zusammen.
Ursachen der Optikusneuritis
1. Akute Demyelinisierung
Die meisten Fälle von Optikusneuritis gibt es in Gebieten, in denen die Multiplen Sklerose (MS) gehäuft auftritt (kaukasische Population und in den hohen Breitengraden).
2. Ischämische Optikusneuropathie
Die anteriore ischämische Optikusneuritis (AION) stammt von einer Ischämie in der prälaminaren, laminaren oder retrolaminaren Region des Sehnervs.
Es gibt zwei Arten der AION:
Nicht arteriitische Form
Risikofaktoren sind:
- Bluthochdruck
- Zigarettenrauchen
- Hohes Cholesterin
- Diabetes
- Hohes Homozystein im Blut
- Hohes Fibrinogen
- Atherosklerose
- Schlafapnoe-Syndrom
Arteriitische Form
Zu den Risikofaktoren gehören:
- Morbus Horton oder Riesenzellarteriitis – eine vaskuläre Störung, die die mittelgroßen und großen Arterien betrifft
- Systemischer Lupus erythematodes
- Rheumatoide Arthritis
- Panarteriitis nodosa
Zu den Symptomen der anterioren ischämischen Optikusneuritis gehören:
- Gesichtsfeldeinschränkung; man kann die Sehfähigkeit nur im oberen oder nur im unteren Bereich des Blickfeldes verlieren und im Mittelteil beibehalten;
- zentrales keil- oder bogenförmiges Verzerrtsehen;
- Abnahme des Kontrastempfindens.
3. Autoimmune Optikusneuritis, mögliche Ursachen sind:
- Sarkoidose
- Systemischer Lupus erythematodes
- Morbus Behçet
- Neuromyelitis optica (Devic-Syndrom, betrifft die Sehnerven und das Rückenmark)
- Autoimmune Neuritis
- Rezidivierende chronisch entzündliche Neuritis
4. Parainfektiöse Optikusneuritis – mögliche Auslöser sind:
- Enzephalomyelitis
- Infektion
- Impfung
- NeuroretinitisVirusinfektionen, wie:
- Masern
- Mumps
- Röteln
- Keuchhusten
- Drüsenfieber
5. Infektiöse oder interstitielle Optikusneuritis, es handelt sich um eine Form der Meningitis des Sehnervs, verursacht durch einen der folgenden entzündlichen Prozesse:
- Tuberkulose
- Syphilis
- Lyme-Krankheit
- Katzenkratzkrankheit
- Herpes Zoster
- Kryptokokken-Meningitis
- Toxoplasmose
- Virusneuritis (eine seltene Komplikation von Windpocken)
- Periorbitale Entzündungen und Entzündungen der Nasennebenhöhlen (orbitale Zellulitis, schwere eitrige Sinusitis)
6. Toxische und metabolische Neuritis:
Ernährungsmangel
- Starker Mangel an Vitamin B12
- Mangel an Vitamin B1 bei Alkoholikern
Toxische anteriore Optikusneuritis, verursacht durch Medikamente und Toxine, zum Beispiel:
- Amiodaron
- Etambutol
- Isoniazid
- Methanolintoxikation
- Alkohol
- Glutamat
- Chinin
- Schwachsichtigkeit durch Tabak-Methanol
7. Hereditäre Optikusneuritis
- Die Lebersche hereditäre Optikusneuritis ist eine genetische Erkrankung, die den Sehnerv betrifft und gewöhnlich beidseitig auftritt.
Die Lebersche hereditäre Optikusneuritis ist eine seltene Erkrankung, die zum Verlust des zentralen Sehens führen kann.
In der Regel sind Männer (in 80-90 % der Fälle) zwischen 15 und 35 Jahren davon betroffen, doch können die Symptome in jedem Alter bei Männern und Frauen auftreten. - Autosomal dominante Optikusatrophie: Eine genetische Erkrankung, die zu einem progressiven Verlust eines Typs von Netzhautzellen führt, die die Bilder vom Auge an das Gehirn übertragen. Es kommt zu einem fortschreitenden Verlust der Sehfähigkeit bis hin zur Blindheit und einer veränderten Farbwahrnehmung. Betroffen sind beide Geschlechter zwischen 4 und 6 Jahren, die Symptome nehmen mit dem Wachstum zu.
8. Posttraumatische Optikusneuritis: Wird durch ein direktes oder ein Schädel-Hirn-Trauma hervorgerufen.
Optikusneuritis bei Kindern
Eine Virusinfektion ist eine häufige Ursache.
Symptome der Optikusneuritis
Die Optikusneuritis ist normalerweise monolateral (nur ein Auge ist betroffen), obwohl sie auch bilateral auftreten kann.
Zu den Symptomen der Optikusneuritis singehören:
- Schmerzen. Die meisten Menschen, die eine Optikusneuritis entwickeln, haben Kopfschmerzen und Augenschmerzen, die sich bei Augenbewegungen verschlimmern. Die Schmerzen, die mit der Sehnervenentzündung zusammenhängen, erreichen in der Regel innerhalb von wenigen Tagen ihre maximale Intensität.
- Sehverlust. Das Maß des Sehverlustes aufgrund einer Optikusneuritis ist unterschiedlich.
Die meisten Menschen erleiden einen schnellen und deutlichen Sehverlust beim nahen und fernen Sehen.
Der Sehverlust kann in einigen Fällen dauerhaft sein. - Verminderung des Blickfeldes. In der Mitte des Blickfeldes oder nur im oberen bzw. unteren Bereich kann sich ein blinder oder schwarzer Fleck bemerkbar machen.
- Seh- und Farbverlust. Die Optikusneuritis wirkt sich oftmals auf die Farbwahrnehmung aus.
Man kann beobachten, dass die Farben von Gegenständen, vor allem roter Objekte, vorübergehend „verblasst“ oder weniger frisch erscheinen als normal. - Blitze. Manche Menschen mit Sehnerventzündung berichten über blitzende oder zitternde Lichter.
In 15-20 Prozent, bei denen sich eine Multiple Sklerose entwickelt, ist die Optikusneuritis das erste Symptom.
Diagnose der Optikusneuritis
Die Diagnose der akuten, demyelinisierenden Optikusneuritis wird durch eine Untersuchung beim Augenarzt festgestellt.
Ist das klinische Bild typisch, sehen die ersten Evaluierungspläne vor:
Komplette augenärztliche Untersuchung:
- Untersuchung der Sehschärfe
- Kontrastempfindlichkeit
- Gesichtsfeldanalye
- Untersuchung des Augengrundes, wo eine geschwollene Papille (Kopf des Sehnervs) erkennbar ist
- Pupillenreaktionstest auf Licht
Diagnose der anterioren ischämischen Optikusneuritis
- Die Untersuchung der visuell evozierten Potentiale oder VEP (ein Test, der die Zeit misst, die das Gehirn benötigt, um visuelle Stimuli zu verarbeiten) zeigt eine Zunahme der Zeitdauer des Höhepunktes und der Abnahme der Amplitude.
- Die Fluoreszenz-Angiographie zeigt eine Abnahme des Blutflusses in der Sehnervenpapille.
Instrumentelle Untersuchungen:
- Sehreaktionstest: zur Feststellung einer eventuellen Verlangsamung der Sehimpulsübertragung an das Gehirn aufgrund einer Beschädigung des Sehnervs.
- Magnetresonanztomographie des Gehirns: kann erforderlich sein, um Informationen über die Wahrscheinlichkeit der Entwicklung einer Multiplen Sklerose (MS) zu geben.
Einige Studien zeigen, dass die Untersuchung der Kontrastempfindlichkeit ähnliche Informationen geben kann wie die Magnetresonanztomographie.
Bestehen atypische Charakteristiken, hängen die Analysen vom klinischen Bild ab; dazu gehören: - Blutuntersuchungen – vollständiges Blutbild, Blutsenkungsgeschwindigkeit (BKS), Autoantikörper und Serologie für Syphilis.
- Untersuchung von Immunglobulin G bei Neuromyelitis optica.
- Röntgen des Thorax bei Verdacht auf Sarkoidose oder eine maligne Erkrankung.
- CT oder Magnetresonanztomographie des Gehirns und der Augenhöhlen.
- Lumbalpunktion – um eine Infektion des Zentralnervensystems oder eine entzündliche Optikusneuritis auszuschließen (man untersucht die Gehirn-Rückenmark-Flüssigkeit auf Immunglobuline, oligoklonale Bande und Infektionen).
Differentialdiagnose
Der Arzt muss folgende Krankheiten ausschließen:
- Skleritis posteriore
- Makulopathie – Makula-Degeneration
- Retinopathie
Therapie der Optikusneuritis
Die Behandlung der Sehnerventzündung hat sich aufgrund einiger Studien, genannt „Optic Neuritis Treatment Trials“ (ONTT), in den letzten Jahren verändert.
In diesen Studien wurden Menschen mit Sehnervenentzündung nach dem Zufallsprinzip für eine Therapie auf der Basis von Kortison (Steroiden) intravenös, oral oder als Placebo ausgewählt.
Dann wurde ihr Zustand über Jahre beurteilt.
Bei diesen Studien stellten die Wissenschaftler fest, dass die Behandlung mit Kortikosteroiden wenig Einfluss auf die endgültigen visuellen Ergebnisse bei Patienten mit einer Optikusneuritis hat.
Allerdings hatten Patienten, die endovenös mit Kortikosteroiden behandelt wurden, weniger Rezidive von Attacken einer Sehnerventzündung als Patienten, die nur oral mit Kortikosteroiden behandelt wurden.
Tatsächlich hatten die mit oralen Kortikosteroiden Behandelten ein höheres Risiko von Attacken einer Optikusneuritis verglichen mit denjenigen, die mit Placebo behandelt wurden.
Noch wichtiger ist, dass die anfangs endovenös mit Kortikosteroiden behandelten Patienten etwa zur Hälfte das Risiko hatten, in den zwei darauffolgenden Jahren eine Multiple Sklerose zu entwickeln verglichen mit Patienten, die oral mit Kortikosteroiden oder mit Placebo behandelt wurden.
Die intravenös (in der Folge oral) Behandelten haben in den nachfolgenden zwei Jahren zu 7,5 Prozent eine Multiple Sklerose entwickelt, verglichen mit etwa 16 Prozent der anderen Gruppen.
Als Folge der „ONTT“-Studie behandeln Augenärzte Patienten jetzt mit einer Kombination intravenöser und oraler Kortikosteroide oder verfolgen die Erkrankung ohne eine Therapie zu verschreiben. Eine Verwendung von ausschließlich oralen Kortikosteroide ist nicht empfohlen.
Für Patienten, die eine Therapie erhalten, beträgt die Behandlung in der Regel drei Tage für intravenöse Kortikosteroide, gefolgt von 11 Tagen oraler Kortikosteroide.
Natürliche Heilmittel bei Optikusneuritis
Diät und Ernährung
Nach den Theorien von Hygienismus und Naturheilkunde lassen sich die Krankheiten, die eine Optikusneuritis hervorrufen, durch folgende Maßnahmen heilen:
- Ernährungsumstellung
- Ohne die Einnahme von Medikamenten
- Mit einer Lebensweise an der frischen Luft mit ausreichend körperlicher Aktivität
- Kalte Abreibungen des Körpers, Packungen usw.
Die empfohlene Ernährung basiert auf möglichst ungekochten oder bei niedrigen Temperaturen gekochten Speisen:
- Obst, vorzugsweise Saisonobst
- Gemüse, besonders grünes Blattgemüse
- Samen (Sonnenblumen, Sesam, Chia, Kürbis usw.)
- Walnüsse, Haselnüsse und Mandeln
- Hülsenfrüchte
- Kartoffeln
Auf diese Weise wird das Blut rein, die Verdauung erfolgt schnell und des kommt nicht zu Fermentation und Fäulnis im Darm.
Nach der Naturhygiene ist das Fasten eine ausgezeichnete Therapiemaßnahme bei Optikusneuritis, wenn keine Gegenanzeigen bestehen, denn:
- es stärkt das Immunsystem,
- es hat eine entzündungshemmende Wirkung,
- es hilft bei der Bekämpfung von Tumoren (wenn das Stadium noch nicht fortgeschritten ist).
Nach der Blutgruppendiät werden Krankheiten durch einige Lebensmittel hervorgerufen. Je nach Blutgruppe gibt es verbotene und erlaubte Nahrungsmittel.
Es gibt auch Nahrungsmittel, die grundsätzlich ungesund sind, dazu gehören:
- glutenhaltiges Getreide,
- Milch und Milchprodukte,
- Schweinefleisch,
- frittierte und geräucherte Speisen,
- Kaugummi.
Ein Patient mit einer schweren Krankheit sollte völlig auf schädliche Lebensmittel verzichten, während ein gesunder Mensch sie in gemäßigtem Maße zu sich nehmen kann, wenn sie keine sofortigen Symptome hervorrufen (wie Darmprobleme, Kopfschmerzen usw.).
Solange der Patient Symptome verspürt, sollten einige Nahrungsmittel vom Speiseplan gestrichen werden, bis die schuldigen gefunden wurden.
Wie lange hält die Optikusneuritis an? Genesungszeiten und Prognose
Leidet der Patient nicht an systemischen Erkrankungen, heilt die Neuritis spontan (von allein) und das Sehvermögen kann innerhalb von sechs Monaten nach Beginn zum Großteil wiedererlangt werden.
Dennoch:
- etwa 19 Prozent haben in dem betroffenen Auge ein Rezidiv der Optikusneuritis;
- 17 Prozent entwickeln am anderen Auge innerhalb von 10 Jahren eine Sehnerventzündung.
Zeigen die Bilder einer MRT weiße Flecken, die auf Myelinschäden in den Nervenfasern hinweisen, besteht eine Wahrscheinlichkeit von 56 Prozent, dass sich innerhalb von 10 Jahren eine Multiple Sklerose entwickelt.
Auch wenn normale Ergebnisse vorliegen, hat eine Person mit einer Sehnerventzündung eine Wahrscheinlichkeit von 22 Prozent, eine Multiple Sklerose zu entwickeln.