Keratokonus
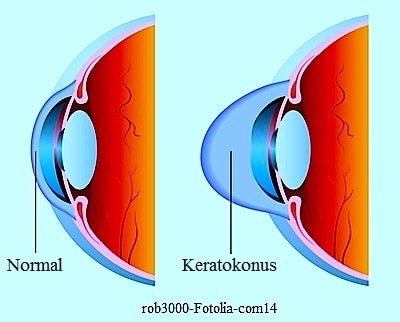
Der Keratokonus (Vorwölbung der Hornhaut) ist eine seltene, dauerhaft beeinträchtigende und fortschreitende Erkrankung der Hornhaut des Auges (die normalerweise rund ist), die anschwillt und sich vorwölbt, bis sie schließlich die Form eines Kegels hat.
Diese Kegelform lenkt das Licht ab, das ins Auge eindringt und verursacht somit Sehstörungen.
Der Keratokonus kann an einem Auge oder an beiden Augen (bilateral) auftreten und beginnt oftmals während der Pubertät oder innerhalb der ersten 20 Lebensjahre.
Inhalt
Klassifikation des Keratokonus nach Größe
- Der gerundete Keratokonus bedeckt bis zu 5 Millimeter der Hornhautoberfläche (leichtgradig)
- Der ovale Keratokonus bedeckt 5 bis 6 mm der Hornhaut
- Der Keratoglobus hat eine Ausdehnung von über 75% der Hornhautoberfläche (schwerwiegend)
Arten des Keratokonus anhand der Entfernung der Spitze vom Zentrum der Hornhaut
Diese Klassifikation ist ausschlaggebend zur Festlegung der Therapie und zum Ermitteln der Prognose.
Grad I – Zentral
Grad II – Parazentral
Grad III – Peripher
Stadium IV – Pellucide marginale Degeneration
Der Keratokonus „forme fruste“ (stille Form) ist durch das Vorliegen eines asymmetrischen Astigmatismus gekennzeichnet.
In der Regel bleibt der Keratokonus „forme fruste“ über das gesamte Leben des Patienten stabil, verschlimmert sich nur selten und wenn doch, dann nur sehr langsam.
Kann der Keratokonus das Sehvermögen schädigen?
Veränderungen an der Hornhaut können es unmöglich machen, nahe und ferne Bilder zu fokussieren.
Neben der gestörten Wahrnehmung erkennt man auch Farben schlecht.
Eine Laser-Chirurgie zur Korrektur der Sehkraft – LASIK oder PRK – kann für Menschen mit Keratokonus gefährlich sein.
Ursachen des Keratokonus und Risikofaktoren
Die Ursache des Keratokonus ist unbekannt.
Der Keratokonus kann zusammenhängen mit:
- Starkem Reiben der Augen
- Vererbung
- Einigen Augenkrankheiten, darunter Retinitis pigmentosa, frühzeitige Retinopathie oder Keratokonjunktivitis vernalis (VKC)
- Der Kombination verschiedener Störungen wie Enzymanomalien oder erblichen Faktoren, darunter das Down-Syndrom
- Dem Tragen von Kontaktlinsen über mehrere Jahre
Ist der Keratokonus erblich?
Genetische Studien zeigen, dass der Keratokonus gewöhnlich nicht erblich ist, doch aus Zwillingsforschungen geht hervor, dass die Erkrankung häufiger beide eineiige Zwillinge betrifft als beide zweieiigen Zwillinge.
Diese Tatsache führt zu der Annahme, dass eine erbliche Komponente möglich ist.
Symptome des Keratokonus
In den ersten Phasen verursacht der Keratokonus:
- eine leichte Unschärfe der Bilder
- eine Sehstörung
- erhöhte Lichtempfindlichkeit (Photophobie)
- Kopfschmerzen
- Augenschmerzen und Augenermüdung
- manche Patienten berichten auch von Brennen in den Augen
- Blendung, nächtliches Autofahren ist nahezu unmöglich
Wann stoppt das Fortschreiten?
Der Keratokonus kann bis zum 40. Lebensjahr fortschreiten, danach stabilisiert sich die Situation.
Mit Fortschreiten des Keratokonus nimmt die Schwellung der Hornhaut zu und die Sehkraft verschlechtert sich zunehmend.
In wenigen Fällen schwillt die Hornhaut plötzlich an und verursacht eine abrupte und deutliche Abnahme des Sehvermögens.
Die Schwellung kann über Wochen oder Monate andauern und wird anschließend durch fibröses Narbengewebe ersetzt.
Anzeichen eines Keratokonus
Bei einem Keratokonus können einige Veränderungen an den Augen auftreten:
- Ausdünnung der Hornhaut
- Verformung der Hornhautoberfläche
- Fleischer-Ringe (50% der Fälle) – Eisenpigmentablagerung in den tieferen Schichten des Hornhautepithels. Es bildet sich ein gelblich-grüner Ring, der mit den Instrumenten des Augenarztes sichtbar wird.
- Narben (Fibrose). Bilden sich am Scheitelpunkt der Hornhaut als Folge der Ruptur der Bowman-Membran. In fortgeschrittenen Phasen sind sie weit ausgebreitet und können den Durchgang des Lichtes verhindern und zu Blendung führen. Die Narben können auch die Verträglichkeit von Kontaktlinsen verringern.
- Vogt-Streifen sind kleine vertikale Linien (selten verzerrt), die sich in den tieferen Schichten des Stromas bilden. Ein Druck auf die Augenlider führt zum Verschwinden der Vogt-Streifen.
- Die Hornhautrippen werden bei einem Keratokonus immer dicker.
- Das Munson-Zeichen ist eine Verzerrung des Unterlides, tritt bei einem fortgeschrittenen Keratokonus auf und ist nur zu sehen, wenn der Patient nach unten blickt.
Diagnose des Keratokonus
Wird ein Keratokonus vermutet, ist eine frühzeitige Diagnose wichtig, um Folgeschäden für das Sehvermögen zu verhindern.
Der Augenarzt kann folgende Untersuchungen vornehmen:
- Keratometrie
- Ein Keratometer wird zur Messung der Hornhautkrümmung und der Astigmatismusachse verwendet.
- In schwerwiegenden Fällen ist eine Keratometrie möglicherweise nicht ausreichend, um eine genaue Diagnose zu erstellen.
- Die Retinoskopie ist eine Untersuchung, bei der ein Lichtbündel auf die Retina gerichtet und der Reflex ausgewertet wird.
- Die Verformung des roten Reflexes am Hintergrund (ähnlich einem Öltropfen) dient dazu, die genaue Lage des Keratokonus festzustellen.
- Die Untersuchung mit der Spaltlampe dient der Erkennung anderer spezieller Charakteristika des Keratokonus, wie der Fleischer-Ringe (eine gelb-braun-grünliche Verfärbung) in der Hornhaut.
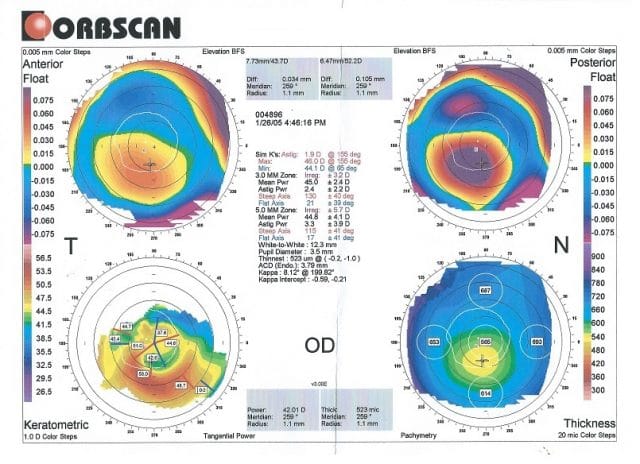
- Die Topographie der Hornhaut ist eine Untersuchung, die der Bestimmung der Krümmung der Hornhautoberfläche dient.
- Diese Untersuchung funktioniert besser, wenn sich der Keratokonus in der Initialphase befindet, denn sie zeigt mögliche Veränderungen oder Narben auf der Hornhaut auf.
- Hornhaut-Pachymetrie – zeigt die Dicke der Hornhaut an jedem Oberflächenpunkt an.
Therapie des Keratokonus
 Bei der leichtesten Form des Keratokonus können eine Brille oder Kontaktlinsen helfen. Doch wenn die Erkrankung fortschreitet, verdünnt sich die Hornhaut und nimmt eine unregelmäßige Form an, so dass eine Brille oder Kontaktlinsen die Sehkraft nicht mehr entsprechend korrigieren können.
Bei der leichtesten Form des Keratokonus können eine Brille oder Kontaktlinsen helfen. Doch wenn die Erkrankung fortschreitet, verdünnt sich die Hornhaut und nimmt eine unregelmäßige Form an, so dass eine Brille oder Kontaktlinsen die Sehkraft nicht mehr entsprechend korrigieren können.
Manche Autoren behaupten, dass Kontaktlinsen das Fortschreiten der Erkrankung verlangsamen können, doch nicht alle stimmen damit überein.
Es gibt keine Kontaktlinse, die besser als eine andere ist. Die Wahl hängt davon ab, wie stark sie die Sehstärke korrigiert und wie komfortabel sie ist.
Behandlungen für leichten und fortgeschrittenen Keratokonus sind:
KeraSoft-Linsen werden aus Silikon-Hydrogel mit einem großen Wassergehalt hergestellt und können bis zu 10 Dioptrien bei Kurz- oder Weitsichtigkeit und bis zu 6 Dioptrien bei Astigmatismus korrigieren.
Diese weichen und individuell angepassten Linsen können zeitweilig von Menschen mit Keratokonus verwendet werden, die gasdurchlässige Linsen nicht über längere Zeit tolerieren.
Gasdurchlässige Kontaktlinsen. Wenn Brillen und weiche Kontaktlinsen den Keratokonus nicht korrigieren können, werden meist gasdurchlässige Kontaktlinsen gewählt.
Das starre Material verleiht gasdurchlässigen Linsen eine abgerundete Form auf der Hornhaut, wodurch die konische Form des Auges mit einer glatten Oberfläche korrigiert wird, die durch gleichmäßige Brechung das Sehvermögen verbessert.
Die gasdurchlässigen Linsen tragen sich weniger komfortabel als die weichen.
Auch ist das Einsetzen der Linsen bei einer keratokonischen Augenoberfläche schwierig und zeitaufwendig.
Man muss oft den Augenarzt aufsuchen, um das Rezept und die Kontaktlinsen anzupassen (normalerweise werden sie alle 2 Jahre gewechselt), vor allem, wenn der Keratokonus fortschreitet.
Gemischte oder Piggyback-Kontaktlinsen. Da gasdurchlässige Linsen Beschwerden bereiten können, empfehlen manche Augenärzte Piggyback-Linsen, also zwei verschiedene Kontaktlinsenarten auf dem Auge.
Diese Methode sieht die Verwendung einer weichen Kontaktlinse, beispielsweise aus Silikon-Hydrogel, und einer gasdurchlässigen Linse auf der weichen Linse vor.
Diese Methode erhöht den Komfort für den Linsenträger, weil die weiche Linse wie ein Polster unter der anderen wirkt.
Hybridlinsen. Diese Kontaktlinsen haben ein starres Zentrum (gasdurchlässig) und einen viel weicheren äußeren Ring, um den Tragekomfort zu erhöhen.
Menschen, die harte Kontaktlinsen nicht vertragen, können Hybridlinsen verwenden.
Sklerallinsen.
Diese Linsen werden verwendet, wenn die Hornhaut zu stark verformt ist oder der Keratokonus fortgeschritten ist.
Sie sind größer als die anderen Linsen und bedecken das gesamte Auge.
Statt sie auf die Hornhaut zu applizieren, wie es bei den traditionellen Kontaktlinsen geschieht, sitzen die Sklerallinsen auf dem weißen Bereich des Auges (Sklera) auf und erstrecken sich über die Hornhaut, ohne sie zu berühren.
Intacs (Hornhautimplantate) oder intrastromale corneale Ringsegmente
Diese chirurgisch eingesetzten Hornhautimplantate wurden von der FDA zur Behandlung des Keratokonus im August 2004 genehmigt.
Die Kunststoffimplantate sind sehr klein und werden direkt unter die Oberfläche des Auges am Rand der Hornhaut eingebracht, um der Hornhaut für ein besseres Sehvermögen wieder Form zu geben.
Die Intacs können erforderlich sein, wenn Patienten mit Keratokonus mit Kontaktlinsen und Brille nicht sehen können.
Verschiedene Studien zeigen, dass Intacs die Sehschärfe eines keratokonischen Auges um zwei Linien auf einer Standard-Sehtafel verbessern können.
Die Implantate haben auch den Vorteil, austauschbar und entfernbar zu sein.
Die Operation dauert nur etwa 10 Minuten.
Intacs können bei fortschreitendem Keratokonus eine Hornhauttransplantation verzögern, jedoch
nicht verhindern.
Operation bei Keratokonus
Wann sollte man operieren? Ein chirurgischer Eingriff könnte erforderlich sein, wenn:
- Hornhautnarben bestehen
- eine zu starke Verdünnung der Hornhaut vorliegt
- Sehschwäche auch bei stärkster Linsenkorrektur besteht
- Kontaktlinsen nicht getragen werden können.
Verschiedene Operationen sind möglich, je nach Position der Konuswölbung und Schwere der Erkrankung.
Crosslinking oder Quervernetzung der Hornhaut
Dieses Verfahren dient der Stabilisierung des Hornhautgewebes, um die Vorwölbung der Oberfläche des keratokonischen Auges zu stoppen.
Es gibt zwei Varianten des Crosslinkings:
- Mit Entfernung des Hornhautepithels
Bei der Entfernung des Epithels wird der äußere Teil der Hornhaut entfernt, um das Eindringen von Riboflavin (ein B-Vitamin) in die Hornhaut zu ermöglichen.
Nicht bei allen Patienten kann diese Operation durchgeführt werden, denn die Hornhautdicke muss mindestens 400 Mikron betragen.
Dieser Stoff wird mit UV-Licht aktiviert, dessen Strahlen auf die Hornhaut gerichtet werden.
Riboflavin begünstigt die Bildung stärkerer Kollagenfasern, die die Verformung der Hornhaut verhindern.
In 3-5 Tagen bildet sich das Hornhautepithel wieder aus.
- Ohne Entfernung des Hornhautepithels
Dieses Verfahren wird auch transepitheliale Vernetzung genannt.
Die Hornhautoberfläche bleibt intakt. Mit dieser Methode benötigt das Riboflavin mehr Zeit, um die Hornhaut zu durchdringen. Dabei besteht jedoch ein niedrigeres Risiko für eine Infektion, die Methode ist weniger aufwendig und die Wiederherstellung des Sehvermögens erfolgt schneller.
Verschiedene klinische Studien zum Crosslinking laufen derzeit in den Vereinigten Staaten.
Erfahrungen einer Patientin nach Crosslinking
Die Augenprobleme haben im Alter von 14 Jahren begonnen. Leider entwickeln sie sich schneller, wenn sie sehr früh auftreten.
Zu Beginn habe ich die Kontaktlinsen vertragen und war froh, denn ich konnte hervorragend sehen.
Nach zwei Jahren konnte ich die Kontaktlinsen nicht mehr tragen, weil die Augen empfindlich wurden oder weil sie trocken wurden und sich ablösten.
Vor der Operation empfand ich Brennen und Schmerzen.
Bei mir wurden zwei Crosslinking-Operationen durchgeführt.
Vorgehensweise
Das Crosslinking dauert weniger als eine halbe Stunde und erfolgt in Lokalanästhesie (örtliche Narkose).
Der Arzt träufelt anästhetisierende Tropfen ins Auge.
Das Auge wird durch ein entsprechendes Instrument offen gehalten.
Der Eingriff besteht in der Verabreichung von Riboflavin-Tropfen und Laserstrahlen auf die Hornhaut.
Bei mir wurde diese Operation zweimal durchgeführt. Das erste Mal benutzte der Augenarzt einen Laser und dies war nicht schmerzhaft, beim zweiten Mal hingegen hat er elektrischen Strom angewendet. Diese Technik wird Ionophorese genannt und unterstützt das Eindringen des Riboflavins. Diesmal hatte ich Schmerzen.
Das Laserverfahren hat gute Ergebnisse gebracht, die Hornhaut blieb nämlich über etwa 5 Jahre stabil und ich bemerkte eine leichte Verbesserung des Sehvermögens.
Leider konnte die Sehkraft nicht vollständig wiederhergestellt werden, doch da die Erkrankung zur Verschlechterung neigt, versucht man auf diese Weise, einen invasiven Eingriff, wie eine Transplantation, zu vermeiden oder zu verzögern.
Nach der Crosslinking-Operation
Crosslinking mit Ionophorese brachte keine gute Erfolge, das Sehvermögen besserte sich nicht.
Die ersten zwei Tage sollte der Patient in abgedunkelter Umgebung verbringen, dann kann er ans normale Licht zurückkehren.
Es dauert etwa einen Monat, bis sich die Ergebnisse festigen.
Das Crosslinking schädigt die Hornhaut nicht.
Zu den chirurgischen Möglichkeiten bei Keratokonus gehört die Transplantation der Hornhaut
Bei Hornhautvernarbungen oder starker Verdünnung ist meist eine Hornhauttransplantation (Keratoplastik) erforderlich.
Bei der lamellären Keratoplastik werden einzelne Schichten isoliert verpflanzt und es wird nur ein Teil der Hornhautoberfläche ersetzt.
Die perforierende Keratoplastik ist die häufigste Hornhauttransplantation und es wird die komplette Hornhaut transplantiert.
Bei dieser Operation entfernen die Ärzte einen kompletten Hornhautbereich und ersetzen diesen durch Spendergewebe.
Die Heilung nach der Keratoplastik kann bis zu einem Jahr dauern und möglicherweise muss man für ein klares Sehvermögen starre Kontaktlinsen tragen.
Die definitiven Ergebnisse bezüglich des Sehvermögens kann man erst einige Jahre nach der Transplantation erkennen.
Was sind die Erwartungen? Prognose für Patienten mit Keratokonus
In den meisten Fällen kann das Sehvermögen durch starre, gasdurchlässige Kontaktlinsen korrigiert werden.
Heutzutage kann man durch transepitheliales Crosslinking hervorragende Langzeitergebnisse bei kurzen Genesungszeiten erhalten.
Bei einer Hornhauttransplantation sind die Ergebnisse in der Regel gut.
Die Genesung kann lange dauern und die Patienten benötigen immer noch Kontaktlinsen.