Colitis ulcerosa: Symptome, Naturheilmittel und Operation
Die Colitis ulcerosa ist eine chronische Erkrankung, die Entzündungen und Geschwüre, sog. Ulcera, in der Innenwand des Dickdarms verursacht, wozu Kolon und Rektum (Teil des Enddarms) gehören.
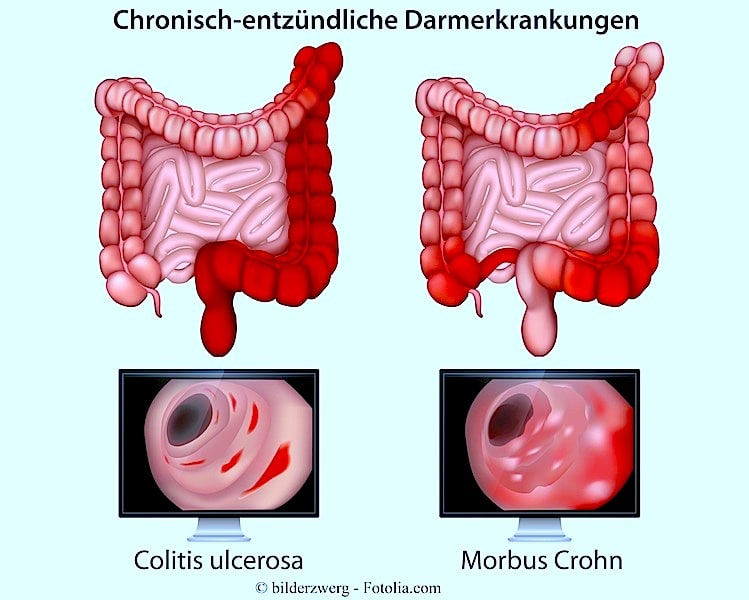
Die Colitis ulcerosa ist eine der zwei Hauptformen der chronisch entzündlichen Erkrankungen des Gastrointestinaltraktes, die entzündliche Darmerkrankung (IBD) genannt wird. Der andere Vertreter ist der Morbus Crohn.
Inhalt
Funktionsweise des Darms
Der Verdauungsapparat ist ein langer Schlauch, der am Mund beginnt und am Anus endet.
Die Speisen passieren die Speiseröhre (Ösophagus), den Magen und den Dünndarm.
Der Dünndarm besteht aus drei Abschnitten: Zwölffingerdarm (Duodenum), Leerdarm (Jejunum) und Krummdarm (Ileum).
Der Dünndarm ist der Teil des Verdauungsapparats, in dem die Nahrung verdaut und dann in den Blutkreislauf befördert wird.
Im weiteren Verlauf ändert sich die Darmstruktur und wird zu Kolon und Rektum (Dickdarm).
Das Kolon absorbiert Wasser und speichert unverdaute Speisen, wie zum Beispiel Ballaststoffe. Diese passieren den letzten Teil des Dickdarms und werden als Kot ausgeschieden.
Der Kot wird durch den After in die Toilette ausgestoßen.
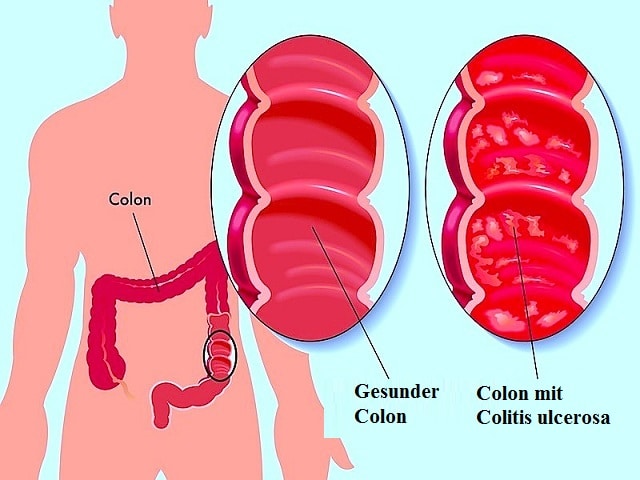
Was ist die Colitis ulcerosa?
1. Colitis bedeutet Entzündung des Kolons.
2. Ulcerosa bedeutet, dass an den Stellen der Entzündung die Neigung zu einer Geschwürbildung besteht.
Ein Geschwür tritt auf, wenn die Darmwand verletzt ist und das darunterliegende Gewebe freiliegt.
Könnte man ins Innere des Magen-Darm-Traktes (Intestinum) sehen, würde sich ein Geschwür im Innern des Dickdarms wie ein kleiner roter Krater darstellen.
Die Geschwüre, die bei der Colitis ulcerosa auftreten, entwickeln sich im Dickdarm und können bluten.
Klassifikation
Die verschiedenen Arten der Colitis ulcerosa werden nach ihrer Lokalisation und dem Ausmaß der Entzündung klassifiziert:
- Die Proktitis ulcerosa bezeichnet eine Entzündung, die auf den Mastdarm (Rektum) beschränkt ist. Bei vielen Patienten mit Proktitis ulcerosa kann eine nur leichtgradige intermittierende rektale Blutung auftreten.
Andere Patienten mit einer schweren rektalen Entzündung können im Rektumbereich Schmerzen haben, wie auch heftigen Stuhldrang (plötzliches Gefühl, zur Toilette zu müssen und Stuhlgang zu haben, mit der Angst, sich zu beschmutzen) und Tenesmen (schmerzhafter Stimulus und fortgesetzter Stuhldrang, auch wenn kein Kot vorhanden ist). - Die Proktosigmoiditis ist eine Entzündung von Mastdarm und Sigma (ein kurzes Segment des Dickdarms, das an das Rektum angrenzt).
Die Symptome der Proktosigmoiditis sind, wie bei der Proktitis, rektale Blutung, Stuhldrang und Tenesmen.
Manche Patienten mit einer Proktosigmoiditis haben auch Krämpfe und Durchfall (mit Blut im Stuhl). - Die linksseitige oder distale Colitis verursacht Entzündungen, die im Mastdarm beginnen und sich bis ins linke Kolon ausdehnen (Colon sigmoideum und Colon descendens). Die Symptome der linksseitigen Colitis sind blutiger Durchfall, Bauchkrämpfe, Gewichtsverlust und linksseitige Bauchschmerzen.
- Die Pankolitis ist eine Entzündung des gesamten Dickdarms (rechtes Kolon, linkes Kolon, Colon transversalis und Rektum).
Symptome der Pankolitis sind blutiger Durchfall, Bauchschmerzen und -krämpfe, Gewichtsverlust, Schwäche, Fieber und nächtliches Schwitzen. Manche Patienten mit Pankolitis haben nur eine leichte Entzündung und milde Symptome, die gut auf Medikamente ansprechen.
Im Allgemeinen jedoch leiden die Patienten mit Pankolitis unter schwereren Colitisvarianten und sind schwieriger zu behandeln als jene, die begrenzte Formen der Colitis ulcerosa aufweisen. - Die fulminante Colitis ist eine seltene aber schwere Form der Colitis. Patienten mit fulminanter Colitis sind schwerkrank mit Dehydratation, starken Bauchschmerzen, blutigem Durchfall und sogar Schock.
Sie laufen Gefahr, ein toxisches Megakolon (Erweiterung des Darmes aufgrund hochgradiger Entzündung) und ein Zerreißen des Dickdarms (Perforation) zu entwickeln.
Patienten mit fulminanter Colitis und toxischem Megakolon werden stationär im Krankenhaus mit potenten intravenösen Medikamenten behandelt.
Wenn diese Patienten nicht sofort auf die Therapie reagieren, ist die operative Entfernung des erkrankten Dickdarms erforderlich, um eine Perforation oder ein toxisches Megakolon zu vermeiden.
Ursachen der Colitis ulcerosa
Wie Morbus Crohn, verursacht die Colitis ulcerosa eine Entzündung und Geschwürbildung im Darm. Im Gegensatz zur Crohn-Krankheit, die das Kolon in verschiedenen einzelnen Sektionen betreffen kann, tritt die Colitis ulcerosa gewöhnlich in einem kontinuierlichen Abschnitt der Innenwand des Dickdarms, beginnend am Rektum, auf.
Niemand weiß sicher, was die Colitis ulcerosa auslösen kann, doch viele sind sich darüber einig, was die Ursache nicht sein kann. Die Forscher glauben nicht, dass Stress die Hauptursache sei, auch wenn Stress oftmals die Symptome verschlimmern kann.
Aktuelle Theorien konzentrieren sich auf folgende Möglichkeiten:
Immunsystem
Einige Wissenschaftler glauben, dass ein Virus oder Bakterium die Colitis ulcerosa auslösen kann. Der Verdauungstrakt entzündet sich, wenn das Immunsystem versucht, eindringende Mikroorganismen (Krankheitserreger) zu bekämpfen. Es ist auch möglich, dass die Entzündung von einer Autoimmunreaktion herrührt, bei der der Körper eine Immunantwort gibt, auch wenn keine pathogenen Mikroorganismen vorhanden sind.
Vererbung
Da eine gewisse Wahrscheinlichkeit für die Entwicklung einer Colitis ulcerosa besteht, wenn ein Elternteil oder Geschwister unter dieser Erkrankung leiden, glauben Wissenschaftler, dass genetisches Material die Wahrscheinlichkeit einer Erkrankung erhöht.
Bei den meisten Menschen, die an einer Colitis ulcerosa erkrankt sind, liegt jedoch keine diesbezügliche Familienanamnese vor.
Symptome der Colitis ulcerosa
Symptome der Colitis ulcerosa sind:
- Durchfall und Stuhldrang. Manche Menschen können 10- bis 20-mal am Tag Durchfall haben. Der Drang zur Toilette kann die Menschen auch nachts wecken.
- Rektale Blutung. Die Krankheit verursacht gewöhnlich Durchfall mit Schleim- und Blutabgang. Man kann rektale Schmerzen und den eiligen Drang verspüren, den Darm zu entleeren.
- Bauchschmerzen, oft als Krämpfe beschrieben. Der Bauch kann beim Betasten schmerzhaft sein.
- Verstopfung. Dieses Symptom kann je nachdem, welche Teile des Darmes betroffen sind, auftreten. Obstipation kommt viel seltener vor als Durchfall.
- Appetitverlust.
- Fieber. In schwerwiegenden Fällen können Fieber oder andere Symptome auftreten, die den gesamten Körper betreffen.
- Gewichtsverlust. Symptome wie Durchfall können zu Gewichtsverlust führen.
- Mangel an roten Blutkörperchen (Anämie). Manche Menschen haben aufgrund niedriger Eisenwerte, die durch Blut im Stuhl oder die Darmentzündung verursacht werden, eine Anämie.
Andere Erkrankungen mit ähnlichen Symptomen wie bei Colitis ulcerosa sind Morbus Crohn, Divertikulitis, Reizdarmsyndrom (RDS) und Dickdarmkrebs.
Wie entwickelt sich die Colitis ulcerosa?
© Massimo Defilippo
Die Colitis ulcerosa ist eine chronische und rezidivierende Erkrankung. Chronisch bedeutet, dass sie ständig fortbesteht. Rezidivierend heißt, dass es Momente gibt, in denen die Symptome zurückkommen (Rückfall) und Momente, in denen nur wenige oder gar keine Symptome auftreten (Remission).
Die Schwere und Häufigkeit der Symptome variieren von Person zu Person. Das erste Auftreten der Symptome (erste Episode) ist häufig am schlimmsten.
Die Colitis ulcerosa beginnt in den meisten Fällen im Mastdarm. Das führt zu einer Proktitis, also einer Entzündung des Mastdarms. In manchen Fällen betrifft die Erkrankung nur den Mastdarm, das Kolon ist hingegen nicht betroffen. In anderen Fällen breitet sich die Krankheit so weit aus, dass sie einige oder alle Darmbereiche des Kolons beeinträchtigt.
Zwischen zwei Exazerbationen heilen die entzündeten Bereiche von Kolon und Rektum und die Symptome vergehen.
Die Schwere einer Exazerbation kann als leicht-, mittel- oder hochgradig klassifiziert werden:
Leichtgradig – man geht weniger als viermal täglich zur Toilette, mit und ohne Blutverlust. Gewöhnlich besteht kein Unwohlsein (keine systemische Störung).
Mittelgradig – man geht vier- bis sechsmal am Tag zur Toilette und fühlt sich leicht unpässlich (geringes Unwohlsein).
Hochgradig – es kommt täglich zu mehr als sechs Entleerungen mit Blutverlust. Der Patient fühlt sich unwohl und hat weitere systemische Symptome wie Fieber, Herzrasen und Anämie.
Im Durchschnitt erfährt jedes Jahr etwa die Hälfte der Menschen mit Colitis ulcerosa eine Remission mit wenigen oder keinen Symptomen. Die andere Hälfte erleidet einen Rückfall mit Verschlimmerung der Symptome zu bestimmten Zeitpunkten während des Jahres.
Während der Akutphase entwickeln manche Menschen die Symptome schrittweise.
In anderen Fällen treten die Symptome schnell und in wenigen Tagen auf.
Komplikationen
Mögliche Komplikationen der Colitis ulcerosa sind:
• Schwere Blutungen
• Verletzung des Dickdarms (perforiertes Kolon)
• Schwere Dehydratation
• Lebererkrankungen (selten)
• Entzündungen der Gelenke, Haut und Augen
• Wachstumsverzögerung bei manchen Kindern
• Erhöhung des Risikos von Dickdarmkrebs
• Schnelle Erweiterung des Kolon (toxisches Megakolon)
Diagnose der Colitis ulcerosa
Die Colitis ulcerosa kann relativ leicht diagnostiziert werden, da sie normalerweise nur Kolon und Rektum betrifft. In der Regel sind die auffallendsten Symptome die häufigen Durchfälle mit Schleim- und Blutbeimengungen.
Der Arzt kann folgendermaßen vorgehen:
• Die klinische Anamnese erstellen und die körperliche Untersuchung vornehmen.
• Mittels flexibler Sigmoidoskopie oder Koloskopie das Kolon und den Mastdarm im Innern betrachten. Dazu benutzt der Arzt eine kleine beleuchtete Kamera, um den Darm zu untersuchen.
Gewöhnlich ist eine Koloskopie sinnvoller, weil man damit den ganzen Dickdarm betrachten kann.
Beide Verfahren können angewendet werden, um eine Gewebeprobe (Biopsie) aus dem Darm zu entnehmen.
Die Biopsien werden während der Sigmoidoskopie oder der Koloskopie gewonnen, um festzustellen, ob eine Colitis ulcerosa vorliegt.
Eine Biopsie dient auch bei der Suche nach Krebs.
Andere Untersuchungen und Tests, die durchgeführt werden können:
- Radiographie des Abdomens. Diese erstellt eine Abbildung der inneren Darmabschnitte.
- Bariumeinlauf. Er ermöglicht dem Arzt, den Dickdarm zu untersuchen.
- CT oder Magnetresonanztomographie. Diese Untersuchungen zeigen detaillierte Bilder des Körpers.
- Stuhluntersuchung (einschließlich eines Tests auf okkultes Blut im Stuhl). Dieser Test sucht nach Blut und nach Anzeichen einer bakteriellen Infektion, Parasiten oder weißen Blutkörperchen.
- Blut- und Urinuntersuchungen dienen der Feststellung von Anämie, Entzündungen oder Malnutrition.
- Die Senkungsgeschwindigkeit der Erythrozyten (BKS) oder Untersuchung auf das C-reaktive Protein (CRP) kann auf Anzeichen einer Infektion oder Entzündung hinweisen.
Manche Menschen weisen Symptome einer entzündlichen Darmerkrankung auf, jedoch kann kein Morbus Crohn und auch keine Colitis ulcerosa diagnostiziert werden.
Diese Personen haben eine Form der IBD, die als unbestimmte Colitis bezeichnet wird.
Ärzte glauben jedoch, dass die unbestimmte Colitis die Merkmale eines Morbus Crohn und einer Colitis ulcerosa aufweisen.
Behandlung der Colitis ulcerosa
Derzeit gibt es keine Heilung der Colitis ulcerosa, außer der chirurgischen Sanierung. Es gibt jedoch Therapien, die die Symptome lindern und Komplikationen verhindern können.
Es gibt viele Menschen, die unter dieser Erkrankung leiden, doch durch natürliche Heilmittel und Medikamente haben sie seit vielen Jahren keine Symptome mehr.
Naturheilmittel
Unter den neusten entdeckten Therapien wurde aufgezeigt, dass das Gel der Aloe vera bei Colitis ulcerosa die Entzündung verringert und die Symptome lindert.
Kurkuma ist eine andere Substanz mit entzündungshemmenden Eigenschaften, die Patienten mit Colitis ulcerosa helfen kann.
Probiotika haben sich zur Aufrechterhaltung der Remissionsphase der Erkrankung als nützlich bewiesen.
Medikamente
Die Symptome können in der Regel mit Medikamenten unter Kontrolle gebracht werden. Der Hausarzt kann in der Remissionsphase andere Medikamente verordnen als zum Zeitpunkt der Exazerbation.
Zum Beispiel kann der Arzt während einer Remission ein Medikament namens 5-Aminosalycilat (Azulfidine – Wirkstoff Sulfasalazin) verschreiben, um die Entzündung zu verringern und die Symptome unter Kontrolle zu halten.
Nebenwirkungen dieses Medikamentes sind: Übelkeit, Appetitmangel, Bauchschmerzen, Durchfall, Bauchspeicheldrüsenentzündung (Pankreatitis), Erbrechen und Fieber.
Bei nur leichtgradigen Exazerbationen kann der Arzt die Dosis erhöhen, um die Symptome zu kontrollieren.
Genügt dies nicht, kann der Arzt Kortison verschreiben.
Kortikosteroide (zum Beispiel Rectodelt und Betnesol) verringern sehr schnell und wirksam Entzündungen.
Jedoch können sie langfristig schwerwiegende Nebenwirkungen haben, so dass der Arzt schrittweise die Dosis auf das erforderliche Minimum reduzieren muss, um die Symptome kontrollieren zu können. Man kann Kortikosteroide und Aminosalicylate als Tablette einnehmen oder als Zäpfchen oder Klistier (Einleiten von Flüssigkeit in das Rektum) anwenden.
Sind diese Behandlungen erfolglos, kann der Arzt Medikamente empfehlen, die das Immunsystem unterdrücken (Immunsuppressiva) und meist als Tabletten eingenommen werden.
Man sollte immer den Arzt fragen und die Patienteninformationen lesen, die dem Pharmakon beigelegt sind.
Sind die Symptome sehr schwer ausgeprägt, könnte die Aufnahme in einer Klinik erforderlich sein, um die Steroide intravenös zu verabreichen.
Wann muss operiert werden?
Wenn Medikamente nicht funktionieren, kann der Arzt eine Operation empfehlen.
Es könnte eine Notoperation notwendig werden, wenn sich ein toxisches Megakolon entwickelt.
Die Operation bei Colitis ulcerosa umfasst die vollständige Entfernung des Dickdarms und die Neuorientierung des Darms, um das Abführen der Ausscheidungsprodukte zu ermöglichen. Diese Art der Operation wird Kolektomie genannt und kann auf zwei Arten erfolgen:
Der Chirurg kann Kolon und Rektum entfernen und die Enden des Dünndarms mit dem Anus verbinden. Der Arzt legt am Dünndarmende ein Reservoir an, das das Kolon ersetzt und eine Stuhlentleerung wie zuvor ermöglicht.
Der Chirurg kann Kolon, Rektum und Anus entfernen und das neue Ende des Dünndarms zu einem Ausgang in der Bauchdecke legen. Diese Operation wird Ileostomie genannt. An der Öffnung wird ein externer Beutel angelegt, in dem Stuhl und Darmgase aufgenommen werden.
Diät und Ernährung
Manche Nahrungsmittel können die Symptome des Durchfalls und der Flatulenz verschlimmern, besonders in Zeiten einer Exazerbation.
Einige Vorschläge für die Ernährung sind:
- Kleine Portionen über den Tag verteilt verzehren.
- Viel Wasser trinken (kleine Mengen über den Tag verteilt).
- Ballaststoffreiche Speisen vermeiden (Kleie, Bohnen, Walnüsse, grünes Blattgemüse, Samen und Popcorn).
- Zitrusfrüchte und Bananen vermeiden.
- Fette oder frittierte Speisen und Saucen (Butter, Margarine und Sahne) vermeiden.
- Chili und Ingwer sind bei Durchfall sehr geeignete Nahrungsmittel.
- Wer eine Lactoseintoleranz hat, sollte den Konsum von Milchprodukten einschränken. Milchprodukte sind eine gute Quelle für Proteine und Kalzium.
Zigarettenrauch
Es gibt Studien, die eine leichte Besserung durch Nikotin zeigen, obwohl viele andere schwerwiegende Nebenwirkungen bestehen.