Fettleber oder Steatosis hepatis: Symptome und Ursachen
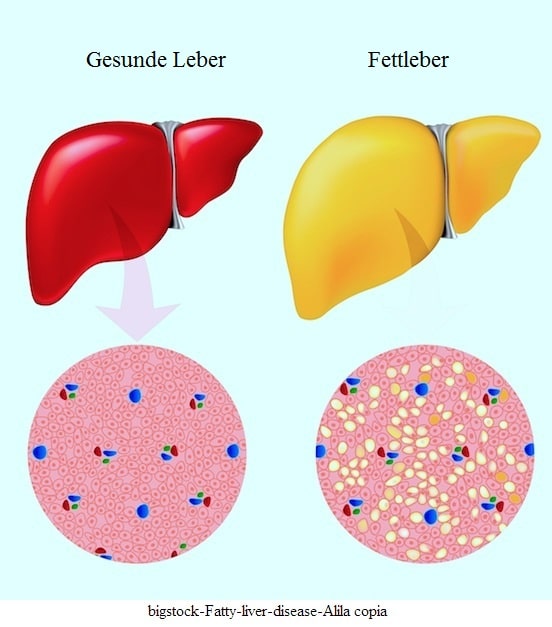
Die Fettleber (Steatosis hepatis) ist eine Erkrankung der Leber, bei der die Zellen (Hepatozyten) mit Fett angefüllt sind.
Sie ist eine reversible Lebererkrankung, die Leber ist noch nicht stark erkrankt, man sollte jedoch etwas dagegen tun.
Die Steatosis hepatis wird unterteilt in:
- Alkoholische Fettleber
- Nichtalkoholische Fettleber
Der einzige Unterschied ist praktisch der Alkohol.
Ein Schwellenwert von < 20 g Alkohol am Tag bei Frauen und < 30 g bei Männern wird gewöhnlich benutzt, um zur Diagnose einer Steatosis hepatis zu gelangen.
Ist eine Entzündung vorhanden, wird die Erkrankung zu einer nichtalkoholischen Fettleberhepatitis (Steatohepatitis), mit der Zeit kann diese zur Zirrhose und zum hepatozellulären Karzinom fortschreiten.
Die Steatosis hepatis ist mit Fettleibigkeit, Diabetes und Fettstoffwechselstörungen (Dyslipidämie) verbunden.
Sie wurde als hepatische Manifestation eines metabolischen Syndroms beschrieben.
Inhalt
Klassifikation der Fettleber
Die mikrovesikuläre (kleintropfige) Steatosis ist durch viele kleine mit Fett gefüllte Bläschen im Innern der Zellen gekennzeichnet.
Diese Krankheit kann in eine Fettleberhepatitis und Zirrhose übergehen.
Sie ist eine schwere Form der Steatosis hepatis, die gewöhnlich in der Schwangerschaft eintritt oder sekundär beim Reye-Syndrom vorkommt.
Die makrovesikuläre (großtropfige) Steatosis wird so genannt, weil bei ihr im Innern der Zelle eine große Blase mit Lipiden zu sehen ist. Sie hat eine bessere Prognose als die mikrovesikuläre Steatose und ist unter einer Therapie reversibel.
In der Regel ist Alkohol, Übergewicht oder Diabetes die Ursache.
Stadien der Steatosis hepatis
Die Steatosis hepatis ähnelt stark der alkoholinduzierten Leberaffektion, wird aber durch andere Faktoren als Alkohol verursacht. Die vier Phasen sind im Folgenden beschrieben.
Phase 1: einfache Fettleber (Steatosis)
Die Steatosis hepatis ist die 1. Phase der Erkrankung. Sie tritt auf, wenn sich überschüssiges Fett in den Leberzellen anhäuft, wird aber als harmlos angesehen. Meist treten keine Symptome auf und man weiß nicht, dass man erkrankt ist, bis eine Blutuntersuchung Abweichungen von den Referenzwerten aufzeigt.
Phase 2: nichtalkoholische Fettleberhepatitis (Steatohepatitis)
Nur wenige Menschen mit einfacher Fettleber entwickeln eine 2. Phase der Erkrankung, die nichtalkoholische Steatohepatitis genannt wird.
Dies ist eine aggressivere Form der Krankheit, bei der sich die Leber entzündet.
Die Entzündung ist eine Reaktion des Körpers auf Schäden oder Läsionen, in diesem Fall ist sie ein Zeichen dafür, dass Leberzellen geschädigt sind.
Phase 3: Fibrose
Manche Menschen mit Steatosis hepatis entwickeln im Verlauf eine Fibrose. Dabei bildet sich fibröses Bindegewebe um die Zellen und Blutgefäße der Leber.
Dieses fibröse Gewebe ersetzt einen Teil des gesunden Lebergewebes, doch es gibt noch genügend gesundes Lebergewebe, um ein normales Funktionieren zu ermöglichen.
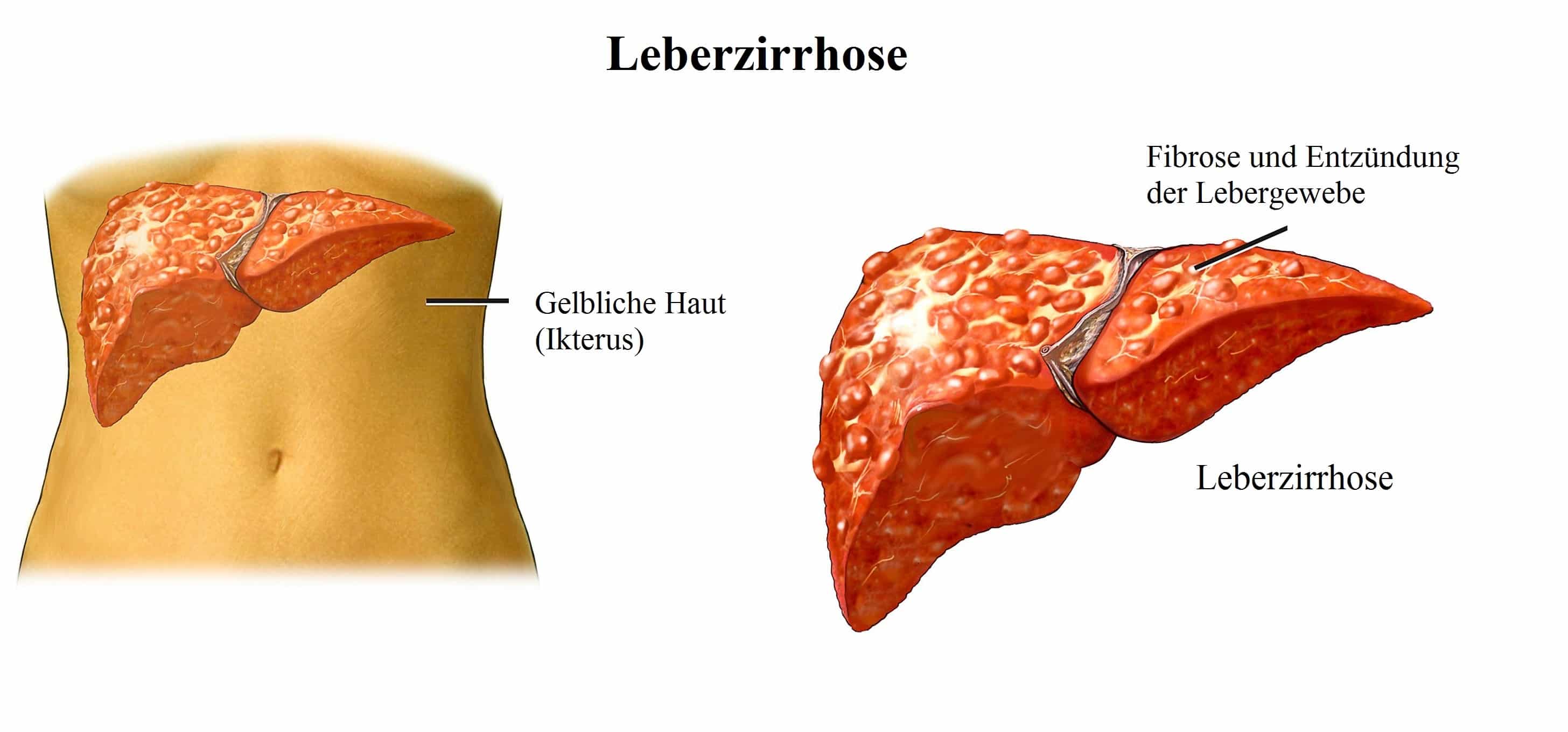
Phase 4: Zirrhose
In dieser gravierenden Phase entwickeln sich Narbenstreifen und Leberzellknoten. Die Leber schrumpft und wird fibrotisch.
Dieses Phänomen ist als Zirrhose bekannt.
Die Zirrhose tritt nach 50-60 Lebensjahren auf, nach vielen Jahren einer Leberentzündung.
Menschen mit einer durch Steatosis hepatis verursachten Leberzirrhose haben oftmals auch einen Diabetes Typ 2.
Die durch die Zirrhose verursachten Schäden sind fortbestehend und können nicht repariert werden.
Die langsam fortschreitende Zirrhose verursacht im Verlaufe von vielen Jahren eine Behinderung der Leberfunktion. Dieses Phänomen wird als Leberinsuffizienz bezeichnet.
Die akute Schwangerschaftsfettleber ist eine seltene und gefährliche Komplikation der Schwangerschaft, die gewöhnlich im letzten Schwangerschaftsdrittel auftritt.
Man geht davon aus, dass die Ursache eine Störung des Metabolismus der Fettsäuren in den Mitochondrien der Mutter ist, die durch einen Enzymmangel hervorgerufen wird.
Diese Erkrankung war früher tödlich, doch heute ist die Prognose besser, wenn eine aggressive Therapie erfolgt, um die Mutter durch Infusionen und Blutprodukte vor der Geburt zu stabilisieren.
Ursachen der Steatosis hepatis
Der Genuss von Alkohol verursacht Lebererkrankungen.
Zwei Drittel der chronischen Alkoholkonsumenten haben eine Fettleber und eine alkoholinduzierte Hepatitis.
Alkoholiker können an Krankheiten wie chronische Pankreatitis oder dilatative Kardiomyopathie leiden, die zur Herzinsuffizienz mit schlechter Prognose führen.
Der tägliche Genuss von 60-80 g Alkohol bei Männern und 40-50 g bei Frauen wird als toxische Dosis angesehen.
Frauen reagieren empfindlicher als Männer.
Die Verhaltensmuster im Zusammenhang mit Alkohol scheinen erblich zu sein.
Infektionen mit dem Virus der Hepatitis B oder C und eine unausgewogene Ernährung machen die Erkrankung schwerwiegender.
Eine Chemotherapie kann beim Patienten eine Steatosis hepatis oder Steatohepatitis verursachen.
Im Falle eines Tumors ist diese Erkrankung noch viel gefährlicher, denn sie kann einige kleine Lebermetastasen verbergen.
Zeichen und Symptome der Steatosis hepatis
Die meisten Menschen mit Steatosis hepatis haben keine Symptome und die Krankheit der Leber wird oftmals zufällig entdeckt, wenn Blutuntersuchungen erhöhte Leberenzymspiegel aufzeigen.
Dies ist die häufigste Ursache für unerklärbare und anhaltend erhöhte Leberenzyme nach Hepatitis und anderen chronischen Erkrankungen der Leber.
Die am häufigsten durch Fettleber verursachten Symptome sind:
- Unwohlsein
- Müdigkeit und Schwäche
Komplikationen einer Fettleber
Die Fettleberhepatitis kann wie andere Lebererkrankungen bis zu Zirrhose und Leberinsuffizienz fortschreiten.
Der Verlauf bis zur Zirrhose erfolgt schneller, wenn eine alkoholische Lebererkrankung oder eine damit einhergehende Leberkrankheit (zum Beispiel chronische Virushepatitis) vorliegt.
Mangelnde Kontrollen einer Hyperlipidämie oder eines Diabetes beschleunigt auch das Fortschreiten der Fibrose.
Das hepatozelluläre Karzinom kann mit der gleichen Wahrscheinlichkeit wie andere Lebererkrankungen auftreten.
Beginnt eine Zirrhose, erkrankt der Patient und es ergeben sich anderweitige Folgen für die Leber, zum Beispiel:
- Spinnennetzangiome
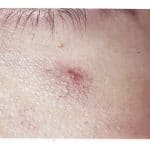
Spinnennetzangiome
© Massimo Defilippo - Aszites
- Milzvergrößerung
- Verhärteter Leberrand
- Palmarerythem (Rötung der Handinnenfläche)
- Krampfadern der Speiseröhre (Ösophagusvarizen)
- Gelbsucht (Ikterus)
- Geistige Verwirrtheit (hepatische Enzephalopathie)
- Juckreiz
- Tremor
- Rechtsseitiger Flankenschmerz im oberen Teil oder diffuse Beschwerden
Die meisten Patienten haben auch die Charakteristiken des metabolischen Syndroms: Fettleibigkeit (47 % – 90 %), Diabetes mellitus (28 % – 55 %) und in unterschiedlicher Prozentzahl Bluthochdruck und Hyperlipidämie (4 % – 92 %).
Die infantile Steatosis hepatis hat als Komplikation eine frühzeitige Veränderung der Herzfunktion.
Diagnose der Fettleber
Gerätediagnostik
Die Lebervergrößerung wird oft während einer klinischen Untersuchung oder einem Ultraschall bemerkt.
© bigstockphoto.com
Eine endgültige Diagnose kann erst durch eine Leberbiopsie und die histopathologische Untersuchung erstellt werden.
Forscher sind darum bemüht, nicht invasive Marker für die Steatosis hepatis zu finden. Es gibt jedoch derzeit neben der Leberbiopsie keine allgemein anerkannte Methode.
Blutuntersuchung bei Fettleber
Bei einem Patienten mit Verdacht auf Steatosis hepatis ist eine Blutuntersuchung dienlich, bei der die Höhe von AST, ALT, Gesamtbilirubin und direktem Bilirubin, Nüchternblutzucker sowie eine Lipidämie festgestellt werden.
Leicht erhöhte Werte von Aminotransferasen (ALT oder GPT) im Blut werden oftmals vorgefunden.
Im Allgemeinen ist das Verhältnis von AST zu ALT kleiner als 1, doch dieses Verhältnis erhöht sich langsam mit Fortschreiten der Fibrose.
Die Leberenzymspiegel sind bei den meisten Patienten mit nichtalkoholischer Steatosis hepatis normal.
Normale Werte der Transaminasen (ALT oder GPT) schließen das Vorhandensein der Krankheit in fortgeschrittener Phase nicht aus.
Die alkalische Phosphatase im Blut und die g-Glutamin-Transpeptidase (GGT) können leicht normabweichend sein. Da mehr als 80 % der Patienten mit nichtalkoholischer Fettleber manche Komponenten eines metabolischen Syndroms haben, muss man in nüchternem Zustand die Cholesterin- und Triglycerinwerte zusätzlich zum Blutzucker messen.
Die Werte von Thrombozyten, Bilirubin und Albumin sind in der Regel normal, wenn sich die Erkrankung noch nicht zur Zirrhose hin entwickelt hat. Manche Patienten mit nicht alkoholinduzierter Fettleber haben niedrige Autoimmunantikörper (zum Beispiel antinukleäre Antikörper) und erhöhte Ferritinwerte. Die Bedeutung dieser Marker ist noch unklar.
Bildgebende Diagnostik
Diese Techniken können angewendet werden, um das Ausmaß und den Verlauf der Erkrankung zu definieren. Die Steatohepatitis ist gewöhnlich diffus, während die Steatosis fokal oder diffus auftreten kann.
Echographie
Diese Untersuchung zeigt ein klares und hyperechogenes Bild.
Die Echographie gibt eine genaue Diagnose der Fettleber in fortgeschrittener Phase, ist aber in der Anfangsphase der Fettleber nicht hilfreich.
Ein CT kann zur Darstellung des Krankheitsverlaufs sinnvoll sein.
Die Magnetresonanztomographie kann angewendet werden, um die Fettinfiltration, das Stadium und das Ausmaß der Lebererkrankung oder anderer Leberleiden zu begutachten (unter Kontrastmittelverwendung).