Akute und chronische Pankreatitis
Die Pankreatitis (akut und chronisch) ist eine Entzündung der Bauchspeicheldrüse (Pankreas) durch die aktiven Enzyme in diesem Organ.
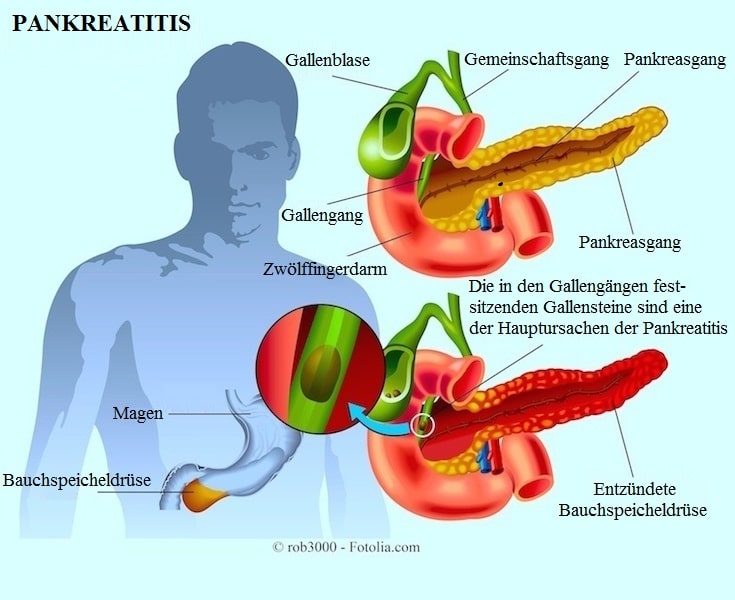
Das Pankreas ist eine große Drüse, die sich hinter dem Magen und in Nähe des Zwölffingerdarms (Duodenum) befindet, also dem Anfangsteil des Dünndarms.
Beim normalen Verdauungsprozess werden die Pankreasenzyme in inaktiver Form durch den Pankreasgang in den Dünndarm freigesetzt.
Im Dünndarm werden sie aktiv.
Bei einer Pankreatitis aktivieren sich die Enzyme im Innern der Bauchspeicheldrüse und beginnen, das Pankreasgewebe zu verdauen.
Dieser Prozess ist als Selbstverdauung bekannt und kann zu Reizungen der Pankreaszellen führen, mit der Folge einer Entzündung der Bauchspeicheldrüse.
Über den Pankreasgang werden Enzyme wie Lipase zum Duodenum transportiert, wo der Abbau von Lipiden erfolgt, die bereits mit anderen Enzymen vermischt wurden, die sich in der Gallenflüssigkeit befinden.
Das Pankreas erzeugt auch andere Hormone wie Insulin und Glucagon, die in den Blutkreislauf gelangen.
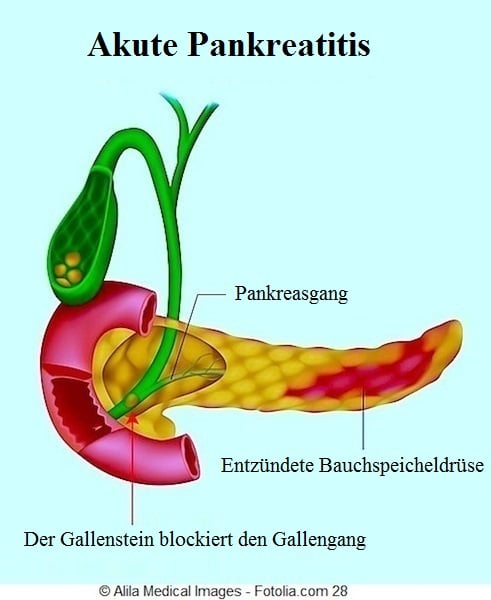
Normalerweise werden die Enzyme auf dem Weg vom Pankreas zum Duodenum aktiviert. Wenn jedoch das Pankreas aufgrund von Gallensteinen (Gallensteinpankreatitis) oder durch Alkoholabusus entzündet ist, werden die Enzyme bereits im Pankreasgewebe aktiv.
© fotolia.com
Statt die Lipide im Duodenum zu zersetzen, greift die Lipase das Pankreasgewebe an.
Inhalt
Klassifikation der Pankreatitis
Die Pankreatitis kann in 2 Typen eingeteilt werden: akut und chronisch.
Bei der akuten Pankreatitis kommt es plötzlich zur Entzündung der Bauchspeicheldrüse mit der Folge von Schmerzen, während man bei der chronischen Form eine rezidivierende (wiederkehrende) Entzündung beobachtet.
Die autoimmune chronische Pankreatitis (AIP) ist eine entzündliche Erkrankung, die auftritt, weil das Immunsystem irrtümlicherweise das Pankreas angreift und eine Entzündung hervorruft, die auch Nieren, Leber, Lungen, Speicheldrüsen und Lymphknoten betreffen kann.
Die akute Pankreatitis kann in zwei Arten unterteilt werden:
- Ödematöse Pankreatitis
Dies ist der leichteste und häufigste Typ, der durch Entzündung und einen kleinen Bereich einer Lipidnekrose (fokal) gekennzeichnet ist.
- Akute hämorrhagisch-nekrotisierende Pankreatitis
Die akute hämorrhagisch-nekrotisierende Pankreatitis entsteht aus einer Entzündung der Bauchspeicheldrüse.
Sie ist eine schwerwiegende und tödliche Erkrankung, besonders bei fulminanter Pankreatitis.
Zeichen der akuten hämorrhagischen Pankreatitis sind:
– Erbrechen;
– Herzerkrankung wie kardiovaskulärer Schock;
– akute Pankreasnekrose oder Zerstörung der Langerhansschen Inseln im Pankreas.
Ursachen der Pankreatitis
Die beiden Hauptursachen für die Pankreatitis, die Bildung von Gallensteinen und Alkoholismus, stellen etwa 80 % der Fälle dar. Die alkoholbedingte Pankreatitis tritt aufgrund des langfristigen Genusses alkoholischer Getränke auf.
Die Bildung von Gallensteinen in der Gallenblase kann zum Verschluss des Pankreasganges und zur Anreicherung von Verdauungssäften im Innern der Bauchspeicheldrüse führen. Dies verursacht Reizungen und Entzündungen.
Zu den Risikofaktoren zählt auch das Rauchen. Daher sollte man mit dem Rauchen aufhören.
Andere Ursachen:
- Gefäßkrankheiten mit niedrigem Blutdruck
- Nierentransplantation
- Trauma
- Hyperparathyreoidismus mit Hyperkalzämie
- Postoperativ nach Cholecystektomie oder anderen Operationen, zum Beispiel an Magen und Pankreas, oder nach einem Koronararterienbypass
Eine Pankreatitis kann sich aus verschiedenen Gründen entwickeln, je nachdem, ob sie akut oder chronisch ist.
Akute Pankreatitis
Die Hauptursachen der akuten Pankreatitis sind Gallensteine, Erkrankungen der Gallenblase und Alkoholismus.
Sie wird auch durch Operationen am Gallengang, durch traumatische Läsionen, anormale Strukturen der Bauchspeicheldrüse, genetische Faktoren, Hypertriglyceridämie (erhöhte Fettspiegel im Blut) usw. verursacht.
Manche Medikamente wie Kortikosteroide, Thiaziddiuretika und Östrogene können eine Pankreatitis verursachen.
Einige bakterielle oder virale Infektionen wie Parotitis, Lungenentzündung (Pneumonie) durch Mykoplasmen und Coxsackie-B-Virus können zur akuten Pankreatitis beitragen.
In der Regel tritt die akute Pankreatitis bei Kindern zusammen mit zystischer Fibrose, Parotitis, einem Bauchtrauma, dem Reye-Syndrom, der Kawasaki-Krankheit und dem hämolytisch-urämischen Syndrom auf.
Chronische Pankreatitis
Am häufigsten wird die chronische Pankreatitis durch einen lang andauernden Alkoholmissbrauch verursacht.
Einige andere Erkrankungen können zur chronischen Pankreatitis führen, zum Beispiel eine Verengung oder ein Verschluss des Pankreasganges durch ein Trauma, die Bildung von Pseudozysten, Hyperparathyreoidismus, Hyperkalzämie (kann die Bildung von Kalkablagerungen fördern) und Hyperlipidämie.
Es kann eine genetische (hereditäre) Erkrankung vorliegen, doch in manchen Fällen ist sie idiopathisch (keine Ursache bekannt).
Symptome der Pankreatitis
Akute Pankreatitis
Die häufigsten Symptome der akuten Pankreatitis sind:
- Bauchschmerzen, die sich bis in den Rücken ausdehnen können
- Erbrechen
- Übelkeit
- Fieber
Chronische Pankreatitis
Viele Symptome der chronischen Pankreatitis ähneln denen der akuten Pankreatitis, aber es können auch andere auftreten, wenn die Entzündung der Bauchspeicheldrüse fortbesteht und sich mit der Zeit verschlimmert.
Die Symptome der chronischen Pankreatitis umfassen:
- Bauchschmerzen
- Rückenschmerzen
- Appetitlosigkeit
- Schwellung
- Gewichtsverlust
- Malabsorbtion
Zu den langfristigen Komplikationen einer chronischen Pankreatitis zählt auch der Pankreastumor.
Diagnose der Pankreatitis
Akute Pankreatitis
Der zuständige Arzt ist der Gastroenterologe.
Bei der körperlichen Untersuchung kontrolliert der Arzt, ob Fieber, niedriger Blutdruck, eine rasche Atmung und ein beschleunigter Herzschlag bestehen.
Es erfolgen Blutuntersuchungen, um die Werte von Amylase und Lipase im Serum festzustellen sowie die Untersuchung der Amylase im Urin
Amylase und Lipase sind Verdauungsenzyme, die im Pankreas erzeugt werden.
Amylase- und Lipasespiegel sind bei der akuten Pankreatitis erhöht
Lipasespiegel bei Pankreatitis
Der Lipasespiegel verweist auf die Schwere der Pankreatitis.
Was ist Lipase und welche Rolle spielt es?
Lipase ist ein Enzym, das vom Pankreas erzeugt und in den Dünndarm freigesetzt wird, wo es zur Umwandlung von Lipiden in Fettsäuren beiträgt.
Es verwandelt Lipide wie Glyceride in Glycerin und freie Fettsäuren.
Zudem erfolgen noch andere Laboruntersuchungen wie großes Blutbild, Bestimmung von Blutzucker und Kalzämie.
Apparative Untersuchungen wie CT, Magnetresonanztomographie und Echographie dienen der Feststellung von Anomalien in den Pankreaszellen und von Gallensteinen, die die Gallengänge verschließen und auch Gelbsucht (Ikterus) verursachen können.
Ranson-Score
Bei der Aufnahme:
- Alter über 55 Jahre
- Anzahl der weißen Blutkörperchen über 16 000/mm3
- Blutzucker über 200 mg/dl
- Laktatdehydrogenase > 350 U/l
- Aspartat-Aminotransferase > 250 U/l
Nach 48 Stunden:
- Verringerung des Hämatokrits um mindestens 10 %
- Azotämiewerte im Blut > 5 mg/dl
- Calcium < 8 mg/dl (Referenzwerte liegen bei 8,9-10,1 mg/dl)
- Partialer Sauerstoffdruck < 60 mm Hg (kann durch Pleuraerguss oder Lungenödem verursacht sein)
- Basendefizit > 4 mmol/l
- Flüssigkeitsansammlung > 6 l
Jeder positive Punkt hat den Wert von 1 Punkt, bis zu einer Gesamtpunktzahl von 3 kann man von einem unkomplizierten Verlauf ausgehen.
- Von 3 bis 4 Punkten beträgt die Mortalität 15 %
- Von 5 bis 6 Punkten beträgt die Mortalität 40 %
- Über 6 Punkte beträgt die Mortalität 100 %
Chronische Pankreatitis
Die Diagnose der chronischen Pankreatitis bedarf einiger Untersuchungen wie der Messung von Fettgehalt im Stuhl und Bluttests wie Menge von Amylase, Lipase und Trypsinogen im Blut.
Man kann ein CT des Abdomens, einen Ultraschall und eine endoskopische retrograde Cholangiopankreatikographie (ERCP) anfertigen, um Entzündungen oder Kalkablagerungen im Pankreas zu verifizieren.
Mögliche Komplikationen bei unbehandelter Pankreatitis
Wird eine akute und chronische Pankreatitis nicht behandelt, kann dies zu ernsthaften Komplikationen führen.
Die akute Pankreatitis kann durch einige chemische Veränderungen im Körper Atemprobleme hervorrufen.
Das kann die Lungenfunktion beeinträchtigen.
Aufgrund einer akuten Pankreatitis erhöht sich das Risiko einer bakteriellen Infektion im Pankreas.
Die akute Pankreatitis kann zu Ansammlungen von Flüssigkeiten und Abfallprodukten im Innern der Bauchspeicheldrüse führen, was die Bildung einer großen Pseudozyste bewirkt.
Platzt diese Pseudozyste, kann es zu Infektionen und inneren Blutungen kommen.
Die chronische Pankreatitis kann Schäden an den Zellen, die im Pankreas Insulin erzeugen, hervorrufen.
Dabei kann der Blutzuckerspiegel steigen, was zu Diabetes führt.
Die chronische Pankreatitis wird als ein Risikofaktor für den Pankreastumor (Bauchspeicheldrüsenkrebs) angesehen.
Akute und chronische Pankreatitis können aufgrund inadäquater Verdauung der Speisen und beeinträchtigter Nährstoffausnutzung (Malabsorption) zu Unterernährung und Gewichtsverlust führen.
Therapie der Pankreatitis
In der Anfangsphase darf der Patient nichts essen, um die Erholung der Bauchspeicheldrüse zu fördern. Danach muss der Patient eine Diät einhalten, die aus fettarmen Lebensmitteln besteht.
Die medikamentöse Therapie umfasst Schmerzmittel, zum Beispiel Paracetamol (ben-u-ron).
Die Behandlung der Pankreatitis hängt von der zugrunde liegenden Ursache ab. Die Behandlung der Entzündung der Bauchspeicheldrüse aufgrund von Gallensteinen besteht in einer Operation zur Entfernung der Gallenblase. Ist ein Gallengang behindert oder verschlossen, kann eine endoskopisch retrograde Cholangiopankreatikographie (ERCP) durchgeführt werden, um den Gang zu erweitern.
Ist die Pankreatitis durch Alkoholmissbrauch hervorgerufen, muss die Person rigoros das Trinken unterlassen.
Diät und Ernährung bei Pankreatitis
Diät ist das beste Heilmittel bei dieser Erkrankung.
Wichtig ist, eine Diät zu befolgen, die viele Kohlenhydrate und Proteine enthält, um die Funktionsfähigkeit der Bauchspeicheldrüse zu fördern.
Andererseits sollte man bei einer Pankreatitis vollkommen auf den Verzehr fetthaltiger Lebensmittel verzichten oder diese reduzieren.
Die tägliche Fettaufnahme sollte bei 30-40 Gramm liegen.
Dagegen können protein- und kohlenhydratreiche Speisen die Arbeitsbelastung der Bauchspeicheldrüse verringern und zu einer schnellen Heilung der Erkrankung führen.
Bei der Diät gegen Pankreatitis sollte man regelmäßig Gemüsesuppen und Salate mit frischem Gemüse oder Obst essen.
Bei Hyperglykämie sollte man Süßspeisen vermeiden.
Pankreatitis kann zu Dehydratation führen und es ist daher wichtig, über den Tag verteilt viel Wasser zu trinken.
Sichere Lebensmittel
Die bei Pankreatitis sichersten Lebensmittel sind:
- Salat
- Hafermehl
- Reis
- Kartoffeln
- Süßkartoffeln
- Truthahn
- Tofu
- Frischer Fruchtsaft
- Gemüsesuppen und Gemüsebrühe
- Magerer Fisch
- Kürbis
- Sojamilch
Zu meidende Speisen
Bei der Diät für akute und chronische Pankreatitis sollte man alle scharfen, frittierten und verarbeiteten Lebensmittel vollkommen vermeiden. Man sollte auch auf fetthaltige Lebensmittel verzichten.
Zu vermeidende Lebensmittel und Getränke sind:
- Eier
- Käse
- Speck
- Bohnen
- Bratwurst
- Butter
- Schwarzer Tee
- Zucker
- Kaffee
- Koffein
- Energiegetränke
- Wein
- Bier
- Pizza
Wie lange dauert eine Pankreatitis? Prognose
Die Genesungszeiten bei akuter ödematöser Pankreatitis liegen zwischen einer und zwei Wochen und die Mortalität liegt unter 2 %.
Die akute nekrotisierende hämorrhagische Pankreatitis hat eine Mortalität zwischen 30 und 50 %.