Koronare Herzkrankheit
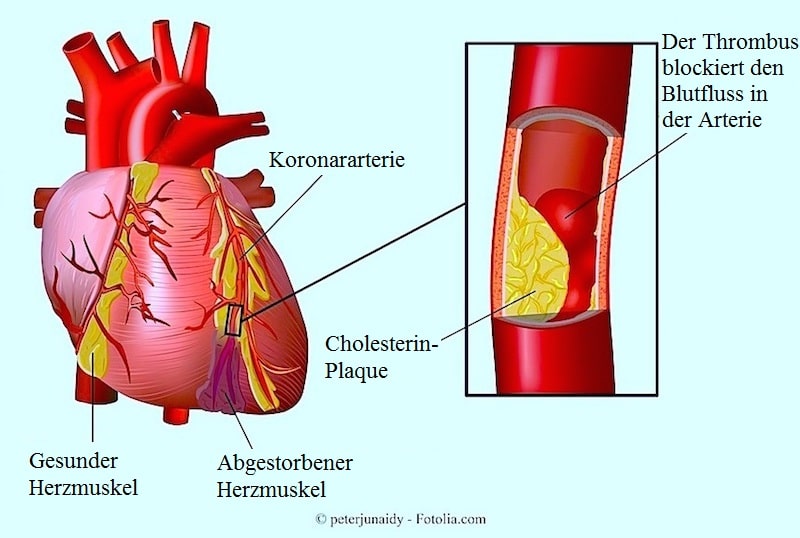
Die koronare Herzkrankheit (KHK) oder ischämische Herzkrankheit (IHK) tritt auf, wenn sich im Innern der Herzkranzgefäße Plaques ablagern: in Arterien und Venen.
Diese Gefäße führen sauerstoffangereichertes Blut und andere Nährstoffe zum Herzen.
Ein Plaque ist ein verhärtetes Gewebe, das aus Fetten, Cholesterin, Kalk und anderen im Blut vorhandenen Substanzen zusammengesetzt ist.
© fotolia.com
Die durch die in den Arterien angesammelten Plaques verursachte Krankheit wird als Atherosklerose bezeichnet und tritt häufig bei älteren Menschen auf.
Der Plaque verengt und verschließt die Blutgefäße (Stenose), damit erhält das Herz nur unzureichend Blut und muss mehr an Pumpleistung erbringen.
Eine Variante ist die dilatative (oder hypertrophe) ischämische Herzerkrankung, die durch eine Größenzunahme des Herzmuskels, besonders des linken Herzventrikels, gekennzeichnet ist.
Diese Kardiomyopathie kann durch einen Infarkt oder eine Ischämie hervorgerufen sein.
Die verminderte Blutzufuhr verursacht einen Brustschmerz; wenn der Blutfluss vollkommen blockiert ist, kann es zu Herzinfarkt oder plötzlichem Herztod kommen.
Es ist unbedingt erforderlich, die Ursache der KHK zu erkennen und einen gesünderen Lebensstil einzuhalten, um Komplikationen zu vermeiden.
Inhalt
Ursachen der ischämischen Herzerkrankung
- Erblich: Man geht davon aus, dass die genetische Übertragung vom Vater auf den Sohn eine der Hauptursachen der ischämischen Herzerkrankung ist.
- Bluthochdruck: Kommt es zur raschen Erhöhung des Blutdrucks im kardiovaskulären System, wirkt der Blutstrom an den Wänden von Venen und Arterien mit einer Kraft, deren Folge die Hypertension ist.
- Hohes Cholesterin: Cholesterin ist eine wachsartige und fette Substanz, die von Natur aus im Körper vorkommt. Cholesterinüberschuss im Blut bildet Ablagerungen an den Wänden der Koronararterien, die sich dadurch verengen und eine obstruktive ischämische Kardiopathie verursachen.
Eine stark ausgeprägte familiäre Hypercholesterinämie kann zur juvenilen ischämischen Kardiopathie führen. - Tabak: Tritt das im Tabak vorhandene Nikotin ins Blut über, verursacht dies eine Blutgefäßverengung.
Verringert sich die Durchblutung, benötigt das Herz einen starken Druck für seine Pumpleistung.
Oft führt diese konstante Kraftanstrengung des Herzens zur Ischämie.
Das Rauchen von Zigaretten oder Pfeife sowie der Genuss von Kautabak können verschiedene Schäden am Herzen verursachen.
Patienten, die unter COPD leiden, haben viel geraucht, es ist also leicht möglich, dass sie beide Krankheiten haben. - Diabetes: Er tritt auf, wenn der Körper nicht dazu in der Lage ist, die Glukosemenge im Blut zu regulieren. Da Glukose nicht in den Zellen eingeschlossen wird, verbleibt sie im Blut und verursacht eine Ansammlung des nicht verwendeten Zuckers.
Diabetes beschleunigt die Bildung von arteriellen Plaques und Gefäßverschlüssen. - Fettsucht: Das ist eine Stoffwechselkrankheit, bei der sich überschüssiges Fett im Körper ansammelt und die Cholesterin- und Triglyceridspiegel im Blut sowie den Blutdruck erhöht.
Fettsucht ist eine chronische Erkrankung und hat viele ernsthafte Folgen.
- Stress: Er verursacht nicht direkt die KHK, doch beschleunigt er die Verengung der Blutgefäße. Er führt zur Blutdruckerhöhung und zu einer schnelleren Herzfrequenz.
Wird der Stress chronisch, schädigt er die Koronararterien. - Ernährung und körperliche Betätigung: Eine fettreiche und ballaststoffarme Ernährung erhöht das Risiko der Plaquebildung in den Koronararterien. Eine gesunde Ernährung mit wenig Fett hilft bei der Bekämpfung vieler Krankheitsursachen und sichert für die Funktionen des Herzens eine regelrechte Durchblutung.
Wer kein körperliches Training betreibt, trägt zur Fettansammlung im Körper bei, die Folge sind Fettleibigkeit und die Probleme, die damit verbunden sind.
Regelmäßige Bewegung verhindert Fettleibigkeit und Diabetes, es senkt zudem noch den Blutdruck und den Cholesterinspiegel.
Leistungssport ist bei ischämischer Herzerkrankung kontraindiziert, weil der vermehrte arterielle Blutbedarf einen Infarkt auslösen kann. - Menopause. Die koronare Herzkrankheit betrifft vor allem Frauen nach der Menopause. Vor dieser Zeit sind Frauen durch erhöhte Östrogenspiegel geschützt.
Dass diese Erkrankung zur Ursache vermehrter Todesfälle wurde, ist ein Grund zu ernster Sorge. Eine Änderung des Lebensstils hilft beim Kampf gegen die ischämische Herzerkrankung.
Risikofaktoren sind körperliche Belastung, Temperaturschwankungen, Stress und Ernährung.
Die Symptome können auch in Ruhe auftreten und bis zu fünf Minuten anhalten. Wenn dieses Zeitlimit überschritten wird, kann sich ein Herzinfarkt entwickeln.
Symptome der koronaren Herzerkrankung
Die Arterien verengen sich, wenn sich in ihrem Innern Plaques bilden.
Diese Erkrankung wird Atherosklerose oder Arteriosklerose genannt, es handelt sich um eine chronisch ischämische Herzerkrankung.
Verschlossene Arterien können neue Gefäße für die Blutversorgung zum Herzen entwickeln. Unter Belastung können diese kleinen Blutgefäße jedoch nicht die notwendige Menge an Blut transportieren.
Manchmal verursacht das Zerreißen eines Plaques die Bildung von Blutgerinnseln, die das Ausmaß der Verstopfung vergrößern oder die Durchblutung völlig verhindern.
Die Folge dieser Situation ist eine Ischämie, also eine unzureichende Durchblutung des Herzmuskels.
Ein ischämischer Herzmuskel kann nicht entsprechend funktionieren.
Betrifft die Ischämie einen wichtigen Teil des Herzmuskels, kann dies zu Gewebeschäden führen.
Das kann reversibel sein, wenn die Durchblutung am Herzen wieder zunimmt.Aber die Ischämie kann durch mangelnde Durchblutung auch zum irreversiblen Gewebetod führen.
Diese Erkrankung wird dann Myokardinfarkt genannt.
Der koronare Verschluss verursacht also eine Ischämie, die zu einer Angina pectoris oder einem Herzinfarkt führen kann.
Symptome der koronaren Herzkrankheit
Eine Person, die an dieser Krankheit leidet, weist Plaques in den Herzkranzgefäßen auf, die eine Angina pectoris (Schmerzen in der Brust) oder einen Herzinfarkt verursachen können.
Einige Symptome dieser Erkrankung können sein:
Ein Herzinfarkt, der durch heftige und plötzliche Schmerzen in der Brust gekennzeichnet ist.
Starke oder leichte Schmerzen in der Brust, die sich in den Arm (vor allem den linken Arm), die Schulter, den Rücken, den Hals, den Kiefer oder den Magen ausbreiten können. Man kann zudem Atemnot, einen unregelmäßigen Herzschlag, Schweißausbrüche und Übelkeit verspüren.
Weitere Symptome:
- Schwindel
- Hautblässe
- Erbrechen
- Erektionsstörung
- Ohmacht
Nicht immer treten vor einem Herzinfarkt Symptome auf. Der Infarkt kann sich auch symptomlos ereignen, in diesem Falle handelt es sich um eine stumme Ischämie.
Die Symptome können bei Frauen und Männern unterschiedlich sein.
In der Post-Menopause leiden manche Frauen unter einer mikrovaskulären Dysfunktion, also eine Funktionsstörung der kleineren Arterien im Herzen (die großen Arterien sind unauffällig). Diese Dysfunktion wird durch viele Faktoren verursacht, darunter Veränderungen der Östrogenspiegel (weibliche Hormone), Rauchen und Hypertonie.
Die genauere Bezeichnung dieses Phänomens ist Kardiales Syndrom X oder Angina-pectoris-Syndrom: die Patienten leiden unter den Symptomen der koronaren Herzkrankheit, die durch eine Dysfunktion der kleinen Arterien verursacht sind, auch wenn keinerlei Verschlüsse in den größeren Koronargefäßen vorhanden sind.
Die Hauptursache des kardialen Syndroms X ist also eine mikrovaskuläre Dysfunktion.
Risiken und Komplikationen der koronaren Herzkrankheit
Das Herz pumpt sauerstoffreiches Blut aus den Lungen in die verschiedenen Körperregionen. Das sauerstoffreiche Blut wird über die Herzkranzgefäße gepumpt. Bei einer koronaren Herzerkrankung ist die Durchblutung des Herzens aufgrund von Plaquebildungen innerhalb der Arterienwände vermindert. Die Atherosklerose kann eine häufig auftretende Angina pectoris verursachen und ebenso einen Myokardinfarkt.
Diese Krankheit ist gefährlich und kann das Leben erheblich verändern.
Die ischämische Herzerkrankung kann fortschreiten und zu einer kardialen Dekompensation führen.
Diagnose der ischämischen Herzerkrankung
Ischämische Herzerkrankungen können aufgrund ihrer hauptsächlichen Symptomatik diagnostiziert werden.
Eine Röntgenaufnahme des Thorax und Blutanalysen können erforderlich sein.
Die Angina pectoris wird klinisch aufgrund des Beschwerdebildes in der Brust unter Belastung diagnostiziert, das in Ruhe wieder abnimmt.
Um die Angina pectoris zu bestätigen, werden ischämische reversible Veränderungen während eines Anfalls im EKG beobachtet oder man verabreicht sublingual eine geringe Dosis Nitroglyzerin, das den Schmerz innerhalb von 3 Minuten lindert.
Die Schwere der Ischämie, das Vorhandensein und das Ausmaß der Herzerkrankung werden durch einige Tests ermittelt.
Die diagnostischen Untersuchungen umfassen:
- Zur Feststellung einer stabilen Angina pectoris und eines akuten Koronarsyndroms kann man ein Elektrokardiogramm (EKG) erstellen (Messung der elektrischen Herzaktivität)
- Kardialer Belastungstest
- Myokardszintigraphie
- Echokardiogramm (Schallwellenmessung)
- Blutuntersuchung (Messung des Gesamtfettes, des Cholesterins und der Lipoproteine)
- Thoraxröntgen
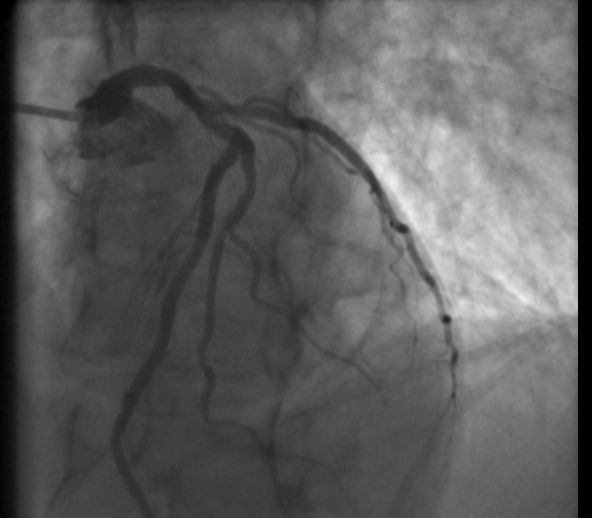
- Koronarangiogramm (Herzkatheter)
Therapie der ischämischen Herzerkrankung
Zu den Behandlungsmöglichkeiten gehören:
- Verordnung oraler Medikamente
- Änderungen in der Ernährung
- koronare Bypass-Operation
- Minimalinvasiver chirurgischer Eingriff am Herzen
- Myokardiale Revaskularisierung mittels Perkutaner Transluminaler koronarer Angioplastie (PTCA)
- Körperübungen zur postoperativen Herzrehabilitation
Vorbeugung der KHK
Um der Krankheit zu begegnen und um einen Herzinfarkt zu vermeiden ist es wichtig, dass sich Personen über 40 Jahren vierteljährlichen Routinekontrollen unterziehen, um folgende Problematiken zu erkennen:
- Diabetes
- familiäre Häufung der Erkrankung
- hoher Blutdruck
- erhöhte Cholesterinwerte
- erniedrigte Cholesterinwerte
- Erhöhung des C-reaktiven Proteins
- Übergewicht
Die Diagnose der ischämischen Herzerkrankung erfolgt stets klinisch und sieht vor:
- Angio-MRT
- Angio-CT
- kardiale Arteriographie
- Echokardiogramm
- Elektrokardiogramm oder EKG
- Elektronenstrahltomographie oder EBCT
- Herz-Stress-Test
- Szintigraphie
Wie hoch ist die Lebenserwartung? Prognose
Die Prognose hängt von der Anzahl der betroffenen Koronargefäße, dem Sitz und der Schwere der Stenose ab.
Eine ischämische koronare Dreigefäßerkrankung ist sehr schwerwiegend, daher muss häufig ein chirurgischer Eingriff erfolgen.
Man kann die Lebenserwartung bei Patienten mit ischämischer Herzerkrankung nicht abschätzen.