Herzinfarkt oder Myokardinfarkt
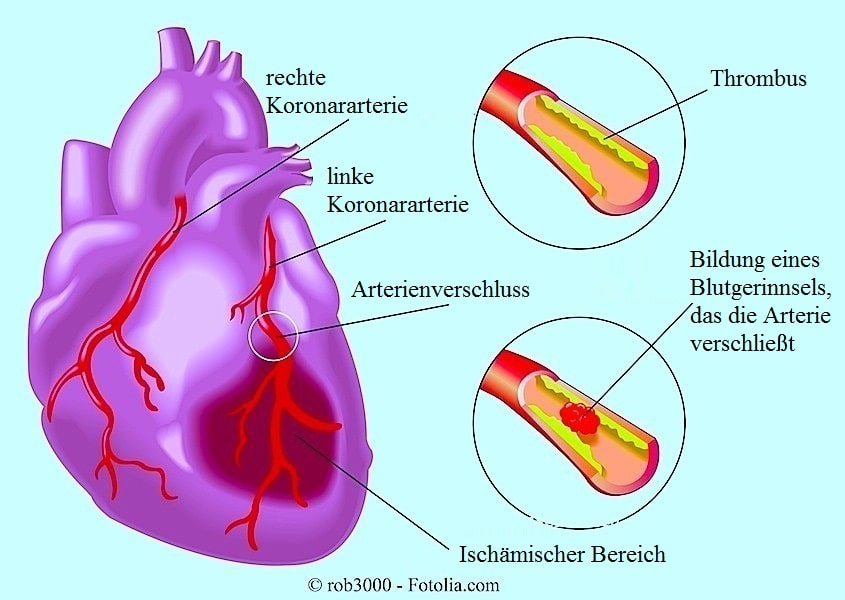
Der Herzinfarkt (auch Myokardinfarkt genannt) ist eine Herzkrankheit, die durch die Unterbrechung des Blutflusses in einem Teil des Herzens hervorgerufen wird.
Er kann zu irreversiblen Schäden und zum Tod der Zellen in diesem Bereich des Herzens führen.
© fotolia.com
Herzattacken sind eine der häufigsten Todesursachen für Männer und Frauen auf der ganzen Welt.
Auch wenn es viele verschiedene Gründe für einen Myokardinfarkt gibt, ist eine der Hauptursachen der teilweise oder totale Verschluss von Koronararterien.
Das ereignet sich vor allem durch den Abriss einer arteriosklerotischen Plaquebildung.
Ein arteriosklerotischer Plaque kann durch die Wirkung von Enzymen, die Metalloproteinasen genannt werden, erodieren.
Diese Enzyme bewirken eine Abflachung der Plaques, doch kann deren Stärke noch groß genug sein, das Gefäß zu verengen. Das führt zu einer Veränderung der Durchblutung von den Koronararterien bis in die Herzmuskelzellen.
Wenn die Blutmenge, die zum Herzen gelangt, über längere Zeit vermindert ist, löst das einen Prozess aus, der als Ischämiekaskade bezeichnet wird. Diese führt durch Hypoxie (Sauerstoffmangel) zum Tod der Herzmuskelzellen.
Das geschädigte Herzgewebe leitet die elektrischen Impulse langsamer als normal weiter. Dieser Unterschied in der Leitgeschwindigkeit der Impulse kann eine Arrhythmie auslösen, die bei manchen Menschen die Todesursache sein kann.
Die gefährlichste Arrhythmie ist das Kammerflimmern: ein viel zu schneller und unregelmäßiger Herzschlag, der die Hauptursache für den plötzlichen Herzstillstand ist.
Eine andere gefährliche Arrhythmie ist die ventrikuläre Tachykardie: sie verursacht eine zu schnelle Herzfrequenz, die es dem Herzen nicht mehr ermöglicht, das Blut in ausreichender Weise in die verschiedenen Bereiche des Körpers zu pumpen.
Das kann zur Verringerung der Herzleistung und zu einer gefährlichen Blutdrucksenkung führen, was die koronare Ischämie und die Ausdehnung des Infarktes noch vergrößern kann. Der fulminante Infarkt oder plötzliche Tod kommt häufiger bei Frauen vor, während Männer die Vorboten der Symptome bereits bis zu einer Woche vorher verspüren.
An Myokardinfarkt erkranken normalerweise Personen, die älter als 40 Jahre sind. Er kann aber auch eine jugendliche Störung sein, wenn die betreffende Person verschiedene Risikofaktoren aufweist.
Die Mortalität ist erhöht, es wird geschätzt, dass etwa 8 % aller Todesfälle durch einen akuten Myokardinfarkt verursacht werden.
Die Ereignisse, die einem Myokardinfarkt vorausgehen, führen zu Herzmuskelschäden und/oder Herzmuskeltod.
Inhalt
Typen des Myokardinfarktes
Nach der Position der Plaques
- Vorderwandinfarkt: Der Verschluss befindet sich in der linken Kranzarterie und wirkt sich negativ auf die Durchblutung der linken Herzkammer (Ventrikel) aus. Er wird als die schwerste Art des Herzinfarktes betrachtet und die betroffene Zone befindet sich an der vorderen Seite des Herzmuskels.
- Infarkt der Hinterwand oder inferiorer Infarkt: ist weniger schwerwiegend als an der Vorderwand. Der Verschluss befindet sich in einem Ast der rechten Kranzarterie. Betroffen ist das hintere Herzmuskelgewebe. Der Infarkt am rechten Ventrikel tritt etwa in 40 % der Fälle von inferiorem Infarkt auf.
- Seitenwandinfarkt: wird durch einen Verschluss der Arteria circumflexa verursacht und bewirkt einen seitlich umschriebenen Infarkt.
Nach Ausbreitung der Plaques
- Patienten mit Nicht-ST- Hebungsinfarkt. Er wird abgekürzt als NSTEMI bezeichnet, die Unterbrechung der Durchblutung im Herzen erfolgt vorübergehend aufgrund eines partiellen Verschlusses der Arterien. Der Zellschaden ist gering. Zur Diagnose werden die Herzenzyme im Blut herangezogen, doch es wird kein Elektrokardiogramm (EKG) durchgeführt.
- Patienten mit ST-Hebungsinfarkt. Er wird abgekürzt als STEMI bezeichnet, es zeichnet sich ein dauernder Verschluss der Koronararterie ab. Ein wesentlicher Teil des Herzmuskels stirbt aufgrund fehlender Nährstoffe und Sauerstoff aus dem Blut ab. Das ist ein schwerwiegender Herzanfall, der anhand eines EKG und der Enzyme im Blut diagnostiziert werden kann.
Nach der Schwere des Zellschadens
- Massiver transmuraler Myokardinfarkt, ist eine schwere Form des Infarktes. Die Zellnekrose zeichnet sich in allen drei Wandschichten des Herzmuskels ab: im Endokard (im Innern), Myokard (mittlere Schicht) und Epikard (außen).
- Massiver nicht-transmuraler Myokardinfarkt: dieser Typ des Myokardinfarktes ist gekennzeichnet durch den Zelltod, der sich an der inneren Wandoberfläche des Herzmuskels ereignet. Er ist weniger schwerwiegend als der transmurale Infarkt.
- Miliarer Infarkt, ist in kleinen, voneinander unabhängigen Zonen lokalisiert.
Darüber hinaus können sich zwei weitere Infarktarten ergeben: mit und ohne Q-Zacke.
Dies sind auf EKG-Ergebnissen basierende Klassifikationen. Die Art der Q-Zacke zeigt den länger bestehenden Verschluss einer Koronararterie, man bemerkt im EKG tiefe Q-Zacken.
Hingegen weist der Nicht-Q-Zacken-Infarkt auf einen länger bestehenden partiellen oder einen kurzzeitigen kompletten Verschluss der Koronararterie hin.
Es besteht kein markanter Unterschied im EKG-Ergebnis.
Ursachen des Myokardinfarkts
- Nährstoffarme Ernährung
- Rauchen
- Niedriger Sauerstoffspiegel im Blut
- Schneller Herzschlag
- Überfunktion der Schilddrüse (Hyperthyreose)
- Niedriger Blutdruck
- Angst
- Anämie
- Alter
Risikofaktoren des Myokardinfarkts
- Familiär gehäufter Herzinfarkt
- Stress
- Rauchen
- Chronischer Alkoholkonsum
- Bewegungsmangel
- Hoher Blutdruck (oder Hypertonie)
- Übergewicht
- Nachtarbeit (Menschen, die im Schichtdienst tätig sind, haben eine größere Wahrscheinlichkeit, an einem Myokardinfarkt zu erkranken)
- Cholesterinreiche Ernährung
- Diabetes
Wenn dem Patienten die Anfangssymptome nicht bekannt sind, erhöht sich das Risiko für einen partiellen oder kompletten Herzmuskelschaden.
Symptome des Myokardinfarkts
Die Symptome sind von Mensch zu Mensch verschieden.
Desweiteren beobachtet man, dass sich die Symptome bei Frauen sehr von denen bei Männern unterscheiden. Das klinische Bild des Patienten kann die folgenden, häufigen Symptome beinhalten:
- Brustschmerz: Man kann Beschwerden empfinden, wie Enge, Druck oder ein Stechen mitten in der Brust, das einige Minuten lang anhält.
Die Beschwerden können in Intervallen kommen und gehen. - Schmerzen im oberen Körperbereich: Man kann einen Schmerz oder ein diffuses Unwohlsein an Schulter, Arm, Rücken, Hals, Zähnen oder Kiefer empfinden.
Der Schmerz kann auch im oberen Körperbereich ohne Beschwerden in der Brust auftreten. - Magenschmerzen: Der Schmerz kann sich nach unten bis in den Bauch ausdehnen und man kann auch Sodbrennen verspüren.
- Angst: es kann ein Gefühl von Angst oder Depressionen auftreten, ähnlich einer Panikattacke ohne ersichtlichen Grund.
- Schweißausbruch: plötzlich auftretende Kaltschweißigkeit.
- Übelkeit und Erbrechen: man an Magenschmerzen oder Übelkeit leiden.
- Erhöhung des Enzyms GOT in der Leber, die innerhalb von 8 Stunden auftritt und für einige Tage bestehen bleibt.
Frauen zeigen jedoch gegenüber Männern andere Symptome. Außer dem Schmerz und dem Unwohlbefinden, können sie auch folgende Symptome verspüren:
- Rückenschmerzen, Schmerzen an Hals, Kiefer, Schulter oder Bauch
- Atemnot
- Übelkeit oder Erbrechen
- Bauchschmerzen
- Schweißausbruch
- Schwindel oder Vertigo
- Ungewöhnliche oder unerklärliche Müdigkeit
Der stumme Herzinfarkt unterscheidet sich vom klassischen Infarkt, weil er keine Schmerzen oder Enge in der Brust verursacht. Doch treten andere Symptome auf (zum Beispiel Schweißausbruch, Übelkeit, Kieferschmerzen usw.).
Konsequenzen und Risiken des Myokardinfarkts
Komplikationen des Myokardinfarkts sind:
- Kammerflimmern
- Tachykardie
- Kurzatmigkeit
- Müdigkeit
- Schwäche
- Geschwollene Beine und Knöchel
- Ventrikelaneurysma
- Ventrikuläre Arrhythmie
In den ersten 6 Monaten nach dem Infarkt darf man keine zahnmedizinischen Behandlungen durchführen lassen.
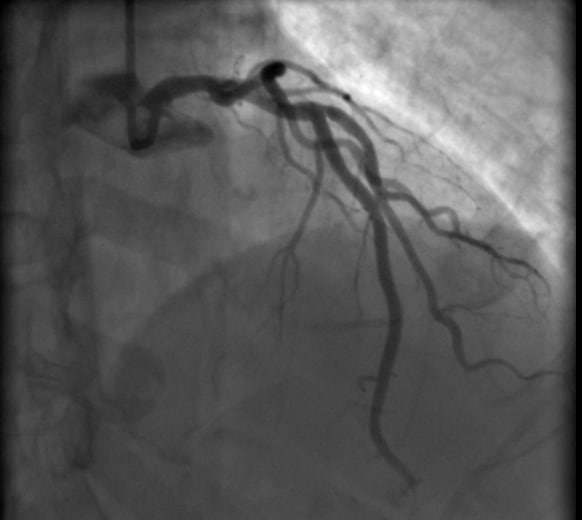
Diagnose eines Herzinfarkts
Ein leichter Herzinfarkt kann von einer stabilen Angina pectoris nur durch die Analyse des Elektrokardiogramms (EKG) unterschieden werden.
Wenn die EKG-Kurve über einer Region eine ST-Strecken-Hebung aufweist, ist dem Patienten die Diagnose eines typischen Herzinfarktes zu stellen.
Weist die Kurve keine ST-Strecken-Hebung auf, wird dem Patienten ein leichter Herzanfall diagnostiziert.
Alternativ dazu kann eine leichte Herzattacke durch Blutuntersuchungen nachgewiesen werden. Wenn sich in den Laboruntersuchungen des Blutes zwei Marker (Proteine) nachweisen lassen, die Troponin und Creatinkinase MB (CK-MB) genannt werden, bedeutet das, dass der Patient einen leichten Herzinfarkt erlitten hat.
Einige andere nicht invasive Untersuchungen bestehen aus Echokardiogramm, Echographie des Herzens, Nuklearmedizin, Angiogramm oder Radiographie der Koronararterien.
Was tun? Therapie bei einem Herzinfarkt
In der Akutphase dient die Therapie der frühestmöglichen Wiederherstellung der Durchblutung. Die Wahl der Therapie variiert je nach Ausmaß der Schädigung des Herzmuskelgewebes.
Patienten, die nur eine leichte Herzattacke erlitten haben, benötigen in der Regel keinen chirurgischen Eingriff zur Wiederherstellung der normalen Zirkulation.
Medikamentöse Therapie
Bei einem erlittenen Infarkt steht in erster Linie die Behandlung im Vordergrund, die die normale Durchblutung des Herzens wiederherzustellen vermag. Das umfasst folgende Medikamente:
Thrombozytenaggregationshemmer
Aspirin ist ein thrombozytenhemmendes Medikament.
Es reagiert mit den Thrombozyten, den Blutzellen, die Blutgerinnsel bilden.
Thrombozytenhemmende Medikamente wie Aspirin verringern wesentlich die Größe der Blutgerinnsel und fördern somit den normalen Blutfluss zum Herzen.
Die Therapie auf der Basis von Aspirin über eine bestimmte Zeit verringert die Wahrscheinlichkeit eines zukünftigen Herzinfarktes auf ein Minimum
Thrombolytika oder Fibrinolytika
Wenn es sich darum handelt, die Bildung von Blutkoageln zu stören oder sie aufzulösen, können Fibrinolytika wie Anistreplase verabreicht werden. Diese Medikamente zerstören Blutgerinnsel und beseitigen wirksam arterielle Verschlüsse.
Thrombolytika haben das Ziel, Arterien wieder zu öffnen oder die Bildung neuer Blutgerinnsel zu verhindern.
Betablocker
Betablocker wie Acebutolol (Prent) werden häufig bei der Behandlung arterieller Hypertension angewendet. Mit der Senkung des Blutdrucks benötigt das Herz weniger Blut und Sauerstoff, um effektiv zu funktionieren. Es erhöht auch die Fähigkeit des Herzens, zu entspannen, was dem allgemeinen Wohlbefinden dient.
Gefäßerweiternde Arzneimittel (Vasodilatatoren)
Wie der Name schon sagt, sind Vasodilatatoren so formuliert, dass sie die Blutgefäße erweitern und die Durchblutung zum Herzen verbessern.
Mit der Zunahme des Blutflusses nimmt auch der Zustrom von Sauerstoff zum Herzen zu.
Diese positiven Veränderungen des Blutflusses dienen der Verbesserung der Kondition des Herzens und verringern mögliche Schäden.
Statine
Um den Cholesterinspiegel zu senken, können Ärzte Statine verschreiben.
Diese Medikamente verringern das schlechte Cholesterin.
Operation bei Herzinfarkt und erste Hilfe
Ein schwerer Herzanfall muss operativ behandelt werden, weil Medikamente die verschlossenen Arterien nicht öffnen können. Nachstehend sind einige chirurgische Vorgehensweisen beschrieben:
Koronarangioplastie
Dieses Verfahren besteht in der Anwendung eines langen und dünnen Schlauches (Katheter), um die Arterie zu öffnen. Vor Beginn des Eingriffs müssen die Ärzte den Verschluss lokalisieren. Dies erfolgt mithilfe des Angiogramms (Röntgen, das Bilder über das Geschehen in den Arterien liefert).
Ist die Position des Verschlusses ermittelt, wird der Katheter über eine Beinarterie eingeführt. Dann wird der Katheter bis zu der Stelle vorgeschoben, an der sich das Blutgerinnsel befindet.
Dann wird der Ballon, der am Katheter angebracht ist, gedehnt, um den Verschlusses zu beseitigen. Bei diesem Verfahren kann auch ein Stent aus einem metallischen Gitter an der verschlossenen Stelle angebracht werden. Das Gitter verhindert, dass sich an dieser Stelle die Arterie verengt und verringert damit die Wahrscheinlichkeit künftiger kardialer Probleme.
Koronarer Bypass
Bei diesem chirurgischen Verfahren wird der Blutkreislauf um die Verschlussstelle geleitet (Bypass). Dazu wird eine Brustwandarterie mit einem über und einem unter der Engstelle verlaufenden Herzkranzgefäß verbunden. Das stellt sicher, dass der Verschluss den Blutstrom nicht beeinflusst und ermöglicht eine korrekte Durchblutung zum und vom Herzen.
Kardiale Rehabilitation und Vorbeugung eines Herzinfarkts
Nach einem Infarkt ist eine kardiale Rehabilitation wichtig, um eine Wiederaufnahme der Alltagsaktivitäten zu begünstigen.
Man darf in der ersten Zeit nach dem Herzinfarkt keinen Sport betreiben, doch wird eine leichte körperliche Betätigung empfohlen, sobald der Arzt dies erlaubt. Zum Beispiel kann man Spazierengehen, Schwimmen oder Radfahren.