Lichen ruber planus oder Knötchenflechte

Lichen ruber planus oder Knötchenflechte ist eine Erkrankung, die durch einen chronischen Hautausschlag gekennzeichnet ist.
Betroffen sind:
- Schleimhaut,
- Haut.
Lichen planus kann an verschiedenen Körperbereichen auftreten und mit Juckreiz im Intimbereich (im Genitalbereich oder anal), auf der Haut oder im Mund einhergehen.
Der Hautausschlag ist durch:
- kleine,
- flache,
- polyedrische
Papeln gekennzeichnet. Diese Läsionen können miteinander zu rauen und schuppenden Plaques auf der Haut konfluieren.
Es können auch Ausschläge auftreten an:
- Mundschleimhaut,
- Scheide.
Lichen planus ist nicht ansteckend:
- man kann ihn nicht von anderen Personen bekommen
- oder an diese übertragen.
Jedoch kann er die Lebensqualität negativ beeinflussen.
Inhalt
Ursachen des Lichen planus
Die genaue Ursache des Lichen planus ist unbekannt.
Man geht davon aus, dass Lichen planus eine Autoimmunkrankheit ist.
Die T-Zellen (Lymphozyten) greifen die Hautzellen an, weil sie diese als Gefahr für den Körper ansehen.
Einige Risikofaktoren für diese Krankheit können sein:
- Gefährdung durch Arzneimittel, Farbstoffe und chemische Substanzen wie:
- Gold
- Antibiotika
- Arsen
- Iodid
- Chloroquin
- Quinacrin
- Quinide
- Phenothiazine
- Diuretika
- Virale Krankheiten wie Hepatitis C oder Herpes zoster
- Stress
- Hauttraumen
Lichen planus betrifft vor allem Erwachsene zwischen 30 und 60 Jahren, weniger häufig Kinder.
Wie zeigt sich Lichen ruber planus?
Lichen planus kann verschiedene Formen annehmen.
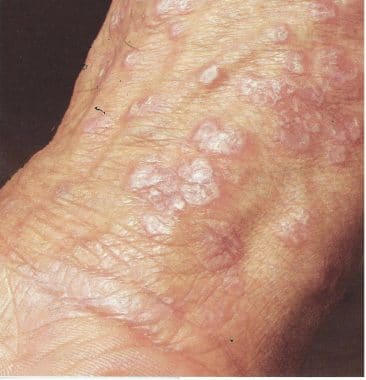
Klassischer Lichen planus
© Massimo Defilippo
Er ist gekennzeichnet durc:
- helle,
- flache,
- derbe Papeln.
Die Läsionen können verschiedene Größen annehmen, von einem Pünktchen bis zur Größe von einem Zentimeter.
Sie sind oft purpurfarben und werden von dünnen weißen Linien (Wickham-Streifen) durchzogen.
Sie können sich verbreiten und sich dabei gruppieren zu:
- Linien (linearer Lichen planus),
- Ringen (ringförmig).
Oder sie folgen einem Nervenverlauf (zosteriform).
Der lineare Lichen planus kann eine Folge von Kratzern oder Verletzungen auf der Haut sein. Auch wenn sonst keine weiteren Symptome auffallen, kann diese Störung stark jucken.
Lichen planus kann jede Körperzone betreffen, aber gewöhnlich ist er zu beobachten:
- an der Vorderseite des Handgelenkes,
- am unteren Rückenbereich,
- an den Knöcheln,
- seitlich am Hals,
- im Genitalbereich.
Auf Handflächen und Fußsohlen sind die Papeln fest und gelb-bräunlich.
Neue Läsionen können sich bilden, während die anderen vergehen. Sind die Papeln des Lichen planus abgeheilt, tritt an ihre Stelle eine grau-braune Verfärbung, vor allem bei Menschen mit dunkler Haut. Man nennt dies postentzündliche Hyperpigmentation und sie kann über Monate bestehen bleiben.
Varianten des klassischen Lichen planus
Lichen planus verrucosus oder hypertrophicus
Patienten mit dem Typ verrucosus weisen dicke Plaques mit Hyperkeratose an den Schienbeinen auf.
Sehr dicke und schuppende Flächen sind besonders juckend und treten vor allem im Knöchelbereich auf (hypertrophischer Lichen planus).
Es können sich auf der Haut Papillome (warzenähnliche Gebilde) bilden.
Aktinischer Lichen planus
Er entwickelt sich vor allem in Bereichen, die der Sonne ausgesetzt sind, wie:
- Gesicht,
- Hals,
- Handrücken.
Bullöser Lichen planus
Tritt selten auf. Die Blasen oder Bläschen treten im Bereich der Papeln des Lichen planus oder isoliert auf, gewöhnlich an den Unterschenkeln.
Erosiver Lichen planus
Der erosive Lichen planus ist eine seltene Form und charakterisiert sich durch oberflächliche und schmerzhafte Erosionen.
Die Erosionen können lang anhalten. Zu den betroffenen Stellen gehören:
- Mund,
- Genitalien (vor allem die weiblichen).
Lichen planus pigmentosus
Bei manchen Patienten erscheinen grau-braune, ovale und schlecht definierte Flecke an:
- Gesicht und Hals,
- Rumpf und Gliedmaßen.
Diese Lichen-Form zeigt sich ohne vorausgegangene Entzündungsphasen.
In manchen Fällen entsteht ein Lichen planus pigmentosus an sonnenexponierten Stellen der Haut.
In anderen Fällen entsteht er an sonnengeschützten Stellen, wie den Achselhöhlen. Er zeigt ein diffuses oder netzförmiges Muster.
Lichen planus pigmentosus kann in gleicher oder ähnlicher Form wie das Erythema dyschromicum perstans auftreten.
Eine Hautbiopsie bestätigt bei Lichen planus pigmentosus die lichenoiden Eigenschaften.
Lichenoides Arzneimittelexanthem
Bezieht sich auf einen Ausschlag ähnlich dem durch Arzneimittel verursachten Lichen planus. Es kann:
- rosafarbene asymptomatische oder juckende,
- lilafarbene,
- leicht schuppende und flache
Flecken verursachen.
Im Unterschied zum Lichen planus haben die Läsionen keine polygonale Form. Außerdem fehlt die Wickham-Streifung.
Manchmal können auch die Mundschleimhaut (orale lichenoide Reaktion) und andere Körperregionen betroffen sein.
Viele Arzneimittel verursachen gelegentlich lichenoide Ausschläge.
Die häufigsten sind:
- Goldsalze, die bei Arthritis verwendet werden;
- Antimalariamittel wie Hydroxychloroquin;
- Captopril;
- Beta-Blocker
- Thiaziddiuretika, werden bei Bluthochdruck und Herzinsuffizienz verwendet.
Lichenoide Arzneimittelexantheme gehen nur langsam wieder zurück, nachdem die Einnahme des verursachenden Medikamentes eingestellt wurde.
Klassifizierung nach betroffenem Bereich
Oraler Lichen planus
Der Mund ist in 50% der Fälle mit einbezogen und häufig ist dies die einzige befallene Stelle. Die meist betroffenen Zonen in der Mundhöhle sind:
- Wangeninnenseite,
- Zungenränder.
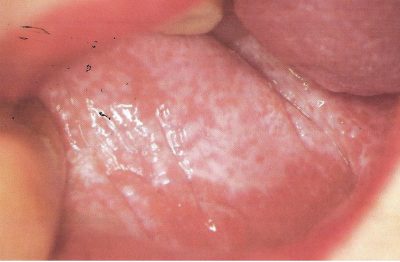
Auch das Zahnfleisch und die Lippen können betroffen sein.
Die häufigsten Merkmale sind:
- Schmerzlose, weiße, netzförmige oder farnkrautartige Streifen;
- schmerzhafte und anhaltende Geschwüre (Lichen planus erosivus);
- diffuse Rötung und Abhäutung des Zahnfleisches (Gingivitis desquamativa).
In einigen Fällen wird der Lichen planus, der das Zahnfleisch trifft, durch Quecksilber hervorgerufen, das in den Amalgamfüllungen der Zähne enthalten ist.
Bei diesen Patienten kann der Lichen planus dank der Auswechslung des Materials der Zahnfüllungen verschwinden.
Oraler Lichen planus und Darmerkrankungen
Es gibt Studien, die eine Verbindung zur Zöliakie aufzeigen.
Forscher sind der Ansicht, dass auch eine Verbindung zu den chronischen Entzündungskrankheiten des Drams besteht, wie:
Atrophischer oraler Lichen planus
Lichen planus definiert sich atrophisch, wenn er die Zungenrückseite betrifft.
Atrophischer oraler Lichen planus verursacht:
- Degeneration (Atrophie) der Papillen,
- schmerzhafte Geschwüre (Verschlechterung durch scharfes oder saures Essen).
Plaqueartiger oraler Lichen planus
Die plaqueartige Form des Lichen ist eine Unterart, die sich auf der Mundschleimhaut zeigt und einer Leukoplakie ähnelt (weißliche Läsionen).
Lichen planus der Vulva
Wie in der Mundhöhle kann Lichen planus auch hier weiße, schmerzlose, streifige Veränderungen verursachen.
Die äußeren weiblichen Genitalien sind besonders betroffen von der erosiven Form des:
- Lichen planus,
- Lichen sclerosus et atrophicus.
Erosiver Lichen planus
Der erosive Lichen planus betrifft:
- kleine Schamlippen (interne Schamlippen) ,
- Introitus (Scheideneingang),
- Damm.
Die betroffene Schleimhaut ist:
- rot glänzend,
- abgeschürft.
Diese Krankheit kann schwere anatomische und funktionale Veränderungen der weiblichen äußeren Genitalien hervorrufen:
- Die kleinen Schamlippen können verengen und schrumpfen und sich mit den großen Schamlippen (äußere Schamlippen) verbinden.
- Erosiver Lichen planus kann vor allem während des Geschlechtsverkehrs sehr schmerzhaft sein.
- Er kann vernarben und die Vagina verengen.
Lichen planus der Eichel
Die klassischen Papeln sind die häufigste Erscheinung von Lichen planus auf dem Penis, der sich vor allem in einem ringförmigen Befall um die Eichel (Vorhaut) herum zeigt.
Weiße Streifen und erosiver Lichen planus sind auf dem Penis weniger häufig.
Lichen planopilaris
Lichen planus follicularis, auch als Lichen planopilaris bekannt, verursacht kleine rote Papeln, die von harter Haut bedeckt sind (Hyperkeratose).
Die Papeln bilden sich um einen Haarschopf, zum Beispiel auf der Kopfhaut.
Zusammen mit den Läsionen treten auf:
- Schuppung,
- Haarausfall rund um die Papeln,
- Ausdünnung der Haare,
- unbehaarte Narben.
Die Bildung von Blasen innerhalb der Hautläsionen ist selten.
Es können sich dauerhaft kahle Stellen entwickeln.
Es können langsam Bereiche mit Narben auftreten (Alopezie).
Diese Erkrankung nennt sich Pseudopelade. Ist die Ursache unbekannt, wird sie als Pseudopelade Brocq bezeichnet.
Es wird angenommen, dass eine frontal fibrosierende Alopezie eine limitierte Form des Lichen planopilaris ist.
Lichen planus der Nägel
In 10 % der Fälle sind ein oder mehr Nägel betroffen, manchmal auch ohne Einbeziehung der Hautoberfläche. Sind nur die Nägel befallen und sind diese sämtlich anormal, wird von einer Zwanzig-Nägel-Dystrophie gesprochen. Diese Dystrophie kommt häufiger bei Kindern vor.
Charakteristiken des Lichen planus der Nägel:
- Die Nagelplatte erscheint dünn und kann gerillt und aufgespalten sein.
- Der Nagel kann dunkel verfärben, verdicken oder im Bereich des Nagelbettes abheben (Oncholyse).
- Manchmal bricht die Nagelhaut und es bildet sich eine Narbe (dorsales Pterygium).
- In einigen Fällen splittern die Nägel und wachsen nicht mehr weiter, selten gehen sie ganz verloren.
Untersuchungen und Analysen bei Lichen ruber planus
Der Hautarzt kann die Diagnose nach dem Erscheinungsbild auf Haut oder Mundschleimhaut begründen.
Die Biopsie einer Läsion auf der Haut oder im Mund kann die Diagnose bestätigen. Durch Blutanalysen kann eine Hepatitis ausgeschlossen werden.
Therapie bei Lichen planus und Medikamente
Auf der Haut kann ein Lichen planus von wenigen Monaten bis zu einigen Jahren andauern und dann spontan wieder vergehen.
Ist die Schleimhaut betroffen, dann kann die Erkrankung hartnäckiger gegenüber einer Therapie sein und rezidivieren.
Pharmaka und andere Behandlungsmethoden können den Juckreiz vermindern und die Heilung fördern.
Kortikosteroide
Kortikosteroide können die Entzündung verringern, die durch Lichen planus hervorgerufen wird. Die Nebenwirkungen des Kortisons variieren gemäß der Art ihrer Anwendung:
- Salbenapplikation auf der Haut,
- Tabletten,
- Injektionen.
Kortikosteroide gelten als sichere Methode, wenn sie nach Vorschrift genommen werden und ihre Anwendung kurzfristig erfolgt. Häufige Nebenwirkungen lokal angewendeter Kortikosteroide können Hautprobleme wie:
Bei Tabletteneinnahme oder Injektionsbehandlung können als Nebenwirkungen unter anderem auftreten:
Retinoide
Retinoide sind synthetisch hergestellte Substanzen, die in ihrer chemischen Struktur dem Vitamin A verwandt sind und:
- lokal aufgetragen,
- oral angewendet werden.
Retinoide stellen eine wirksame Therapie dar, sie können aber auch unangenehme Hautreizungen verursachen, wie:
- starke Trockenheit,
- Rötung,
- Hautschälung.
Orale Retinoide sind für schwangere Frauen oder Frauen mit Kinderwunsch nicht angezeigt, da sie den Fötus schädigen können. Der Arzt kann schwangeren oder stillenden Frauen empfehlen, eine lokale Retinoidtherapie zu einem späteren Zeitpunkt zu wählen oder auf eine alternative Behandlung auszuweichen.
Immunsuppressiva
Topische Calcineurininhibitoren hemmen die Aktivität des Immunsystems beim Lichen planus. Sie scheinen besonders bei der Therapie des Lichen planus der Schleimhäute zu wirken.
Beispiele für diese topischen Arzneimittel sind:
- Tacrolimus (Protopic),
- Pimecrolimus (Elidel).
Antihistaminika
Antihistaminika wirken gegen ein Protein namens Histamin, das an Entzündungsprozessen beteiligt ist.
Ein orales oder lokales Antihistaminikum kann durch Lichen planus verursachten Juckreiz und Schmerz lindern.
Phototherapie
Licht- oder Phototherapie kann die Heilung bei Lichen planus, der die Haut befallen hat, fördern.
Die häufigste Phototherapie bei Lichen planus ist die Anwendung von B-ultravioletten Strahlen (UVB), die nur die oberste Hautschicht (Epidermis) durchdringen. Bei dieser Behandlung besteht das Risiko eines Sonnenbrandes.
Die Phototherapie nutzt A-ultraviolette Strahlen (UVA) in Kombination mit dem Medikament Psoralen, das wirksam sein kann, doch auf längere Zeit ein leichtes Risiko birgt für:
Risikofaktoren
Befürchtet der Arzt, dass ein Lichen planus mit einer Hepatitis-C-Infektion, mit einer chemischen Substanz oder einem Medikament, das eingenommen wird, zusammenhängt, empfiehlt er eine Möglichkeit, den Risikofaktor zu umgehen, indem er zum Beispiel nach einem anderen Medikament sucht und die schädlichen Substanzen vermeidet.
Ernährung und Diät
Es ist ratsam, Lebensmittel zu meiden, die die Erkrankung verschlimmern können, wie zum Beispiel Milchprodukte und Gluten.
Naturheilmittel bei Lichen ruber planus
Hafer
Kräuterexperten nutzen Samen und die oberirdischen Teile der Pflanze zur Behandlung von:
- neurologischen Schmerzen,
- Hautkrankheiten,
- nervösen Erschöpfungszuständen.
Äußerlich angewendet, lindert Hafer den Juckreiz, der durch Lichen planus verursacht wird.
Hafer kann auch Stress reduzieren und den Ausbruch von Erkrankungen verhindern.
Teebaumöl
Die Blätter des Teebaums produzieren ein ätherisches Öl, das entzündungshemmende und antimikrobielle Eigenschaften hat.
Teebaumöl kann helfen, die Symptome des Lichen planus auf der Haut und im Mund zu lindern.
Es wird empfohlen:
- einige Tropfen Teebaumöl in einer Tasse auflösen,
- mit Verbandmull auf die Läsionen auftragen.
Prognose für Patienten mit Lichen ruber planus
Normalerweise ist Lichen ruber nicht schädigend und heilt leichter unter einer Therapie.
Oft vergeht diese Krankheit innerhalb von 18 Monaten, sie kann jedoch nach Jahren wieder erscheinen.
Ist Lichen planus durch ein Medikament verursacht, das gerade eingenommen wird, sollten die Hauterscheinungen vergehen, sobald das Arzneimittel abgesetzt wird.