Gebärmuttersenkung

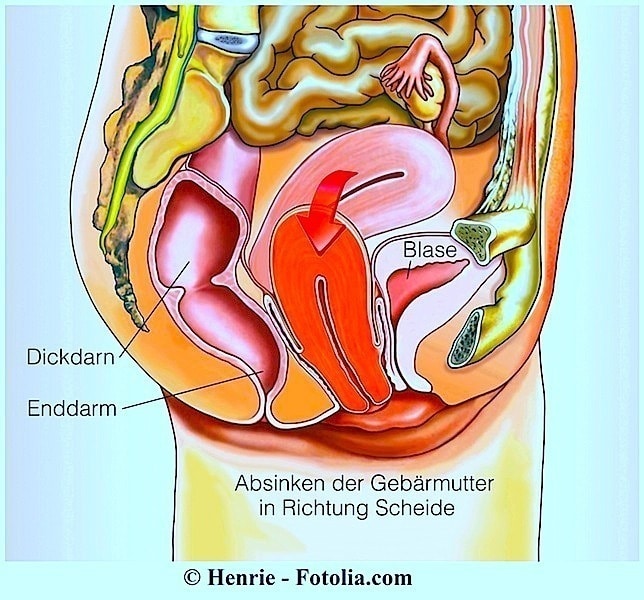
Die Gebärmuttersenkung (Prolaps) bezeichnet das Absinken oder Abrutschen der Gebärmutter aus ihrer normalen Lage im Becken in die Scheide.
Die Gebärmutter sinkt ab, wenn die Beckenbodenmuskulatur und Bänder schwach werden und nachgeben, so dass sie der Gebärmutter nicht ausreichend Halt geben können.
Inhalt
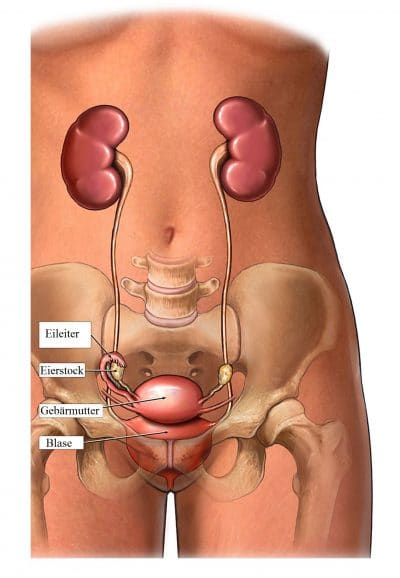
Anatomie der Gebärmutter
Die Gebärmutter ist ein weibliches Fortpflanzungsorgan, das die Form einer auf dem Kopf stehenden Birne aufweist und im Becken liegt.
Gebärmutter, Blase und Darm werden von einer Muskelschicht getragen, die sich zwischen Steißbein und Schambein erstreckt.
Diese Muskeln kennt man als Beckenbodenmuskulatur oder Musculus elevator ani (Heber des Afters).
Durch Bänder und Bindegewebe ist die Gebärmutter fest an ihrem Platz verankert. Wenn diese Gewebestrukturen jedoch geschwächt sind oder Schaden nehmen, kann die Gebärmutter nach unten in die Scheide absinken.
Das Gefühl einer aus der Scheide austretenden Gebärmutter ist, gelinde gesagt, äußerst skurril.
Eine meiner Patientinnen hat einmal zu mir gesagt: “Du kannst dir gar nicht vorstellen, wie das ist, die ganze Zeit etwas zwischen den Beinen hängen zu haben!”
Klassifikation der Gebärmuttersenkung
Die Beckenbodenschwäche kann unterschiedliche Ausprägungsgrade zur Folge haben, von einer leichten Senkung bis zum vollständigen Vorfall der Gebärmutter aus der Scheide.
Ein Gebärmutterprolaps lässt sich in folgende Stadien einteilen:
- Erster Grad: Der Gebärmutterhals sackt in die Scheide.
- Zweiter Grad: Der Gebärmutterhals sinkt bis zur Scheidenöffnung ab.
- Dritter Grad: Der Gebärmutterhals tritt aus der Scheide aus.
- Vierter Grad: Der gesamte Uterus ist aus der Scheide ausgetreten, man spricht von einem Gebärmuttervorfall. Verursacht wird er durch die Schwäche der stützenden Muskulatur.
Begleitbeschwerden der Gebärmuttersenkung
In der Regel treten bei einer Gebärmuttersenkung noch weitere Beschwerden auf, wodurch die Muskulatur, die die Gebärmutter in ihrer Position hält, geschwächt wird:
Zystozele: Eine Vorwölbung der Blase in die vordere-obere Scheidenwand kann zu häufigem Wasserlassen, Harndrang, Harnverhalt und Inkontinenz führen.
Enterozele: Vorfall der hinteren-oberen Scheidenwand, Anteile des Dünndarms stülpen sich in der Scheide hervor. Im Stehen können Zuggefühl und Rückenschmerzen entstehen, im Liegen klingen die Beschwerden ab.
Rektozele: Aussackung bzw. Vorfall des Mastdarms (Rektum) in die hintere-untere Scheidenwand. Dadurch entstehen Schwierigkeiten beim Stuhlgang, so dass die Frau unter Umständen gegen die Scheidenwand drücken muss, um den Darm zu entleeren.
Ursachen für Gebärmuttersenkung
Die Ursachen liegen bei Muskeln, Bändern und anderen Strukturen, die den Halteapparat der Gebärmutter im Becken bilden.
Bei einer Beckenbodenschwäche sinkt die Gebärmutter in den Geburtskanal ab.
Dieses Phänomen wird als Gebärmuttersenkung oder Gebärmutterprolaps bezeichnet.
Die Senkung der Gebärmutter kommt häufiger bei Frauen vor, die mindestens eine natürliche Geburt durchgemacht haben.
Weitere Ursachen für eine Gebärmuttersenkung:
- normaler Alterungsprozess,
- Östrogenmangel nach den Wechseljahren,
- all das, was Druck auf die Beckenbodenmuskulatur ausübt, dazu gehören auch Übergewicht und chronischer Husten,
- Tumor im Beckenbereich,
- andauernde Verstopfung und die Anstrengung beim Stuhlgang können die Situation verschlimmern.
Risikofaktoren bei Gebärmuttersenkung
Einige Faktoren können das Risiko für eine Gebärmuttersenkung erhöhen:
- Eine oder zwei Schwangerschaften, nach der Geburt erhöht sich die Wahrscheinlichkeit;
- Nach der Geburt sehr großer Kinder;
- Fortgeschrittenes Alter, eine ältere Frau ist wesentlich mehr gefährdet;
- Das häufige Heben schwerer Lasten;
- Chronischer Husten;
- Frühere Operation im Beckenbereich;
- Häufiges Drücken und Pressen bei der Darmentleerung;
- Anlagebedingte Bindegewebsschwäche.
Auch gesundheitliche Probleme, wie Übergewicht, chronische Verstopfung und die chronisch obstruktive Lungenerkrankung (COPD) können Muskulatur und Bindegewebe des Beckenbodens unter Druck setzen und bei der Entwicklung eines Gebärmutterprolapses eine Rolle spielen.
Welche Symptome liegen bei einem Uterusprolaps vor?
 Frauen mit leichter oder mäßiger Gebärmuttersenkung verspüren häufig keinerlei Beschwerden. Sinkt die Gebärmutter weiter ab, drückt sie jedoch unter Umständen auf andere Organe, wie Blase oder Darm, und verursacht somit eine Reihe von Symptomen, wie:
Frauen mit leichter oder mäßiger Gebärmuttersenkung verspüren häufig keinerlei Beschwerden. Sinkt die Gebärmutter weiter ab, drückt sie jedoch unter Umständen auf andere Organe, wie Blase oder Darm, und verursacht somit eine Reihe von Symptomen, wie:
- Druck und Völlegefühl im Unterbauch,
- Schmerzen im Beckenbereich oder Bauch,
- Schmerzen beim Geschlechtsverkehr,
- durch die Scheidenöffnung ist eine Vorwölbung zu spüren,
- wiederkehrende (rezidivierende) Harnwegsinfektionen,
- ungewöhnlicher oder übermäßiger Ausfluss,
- Verstopfung,
- Schwierigkeiten beim Wasserlassen, dazu gehören ungewollter Urinverlust (Harninkontinenz), häufiges Wasserlassen und Harndrang.
Die Symptome können im Stehen und Gehen stärker werden, weil aufgrund der Schwerkraft ein größerer Druck auf die Beckenbodenmuskulatur ausgeübt wird.
Welche Komplikationen und Folgen hat eine Gebärmuttersenkung?
Wird die Gebärmuttersenkung nicht behandelt, kann sie mit Darm, Blase und sexuellen Aktivitäten in Konflikt geraten.
Diagnose einer Gebärmuttersenkung
Für die Diagnose muss eine gynäkologische Untersuchung durchgeführt werden.
Der Arzt, in der Regel ein Frauenarzt, wird sich nach der Krankengeschichte erkundigen und die Anzeichen eines Gebärmutterprolapses im Rahmen einer vollständigen Unterleibsuntersuchung überprüfen. Die Untersuchung kann im Liegen oder Stehen erfolgen.
Bildgebende Diagnoseverfahren wie Ultraschall oder Magnetresonanztomographie (MRT) können zusätzlich zur Bewertung der Gebärmuttersenkung eingesetzt werden.
Welche Behandlungsmöglichkeiten gibt es bei einer urogenitalen Senkung?
Kontrolliertes Abwarten
Bei leichten Beschwerden kann der Arzt nach der Untersuchung erst einmal raten abzuwarten, um zu sehen, wie sich die Symptome entwickeln. Die Patientin muss die Situation jedoch im Auge behalten und die nötigen Kontrollen durchführen.
Pessar
Eine Gebärmuttersenkung lässt sich gut mit einem Scheidenpessar kontrollieren. Dieses Hilfsmittel ist eine Alternative für Frauen, die sich nicht operieren lassen wollen, die noch im fruchtbaren Alter sind, die auf eine OP warten oder für Frauen, für die eine OP aufgrund anderer Erkrankungen zu riskant wäre.
Das Pessar ist meistens ringförmig und besteht in der Regel aus Kunststoff oder Silikon.
Der Ring wird in die Scheide eingeführt.
Ein Pessar stützt Scheide und Gebärmutter. Es kann leicht vom Arzt eingesetzt werden, auch viele Hausärzte sind dazu in der Lage. Es muss in regelmäßigen Abständen ausgewechselt werden.
Machen sich nach dem Einsetzen Schmerzen bemerkbar oder wird der Urinfluss behindert, sollte das sobald wie möglich mit dem Arzt besprochen werden.
Unter Umständen muss ein Pessar in einer anderen Größe verwendet werden.
Scheidenpessare verursachen in der Regel keine Probleme, aber in sehr seltenen Fällen können sie die Haut in der Scheide derart beeinflussen, dass diese Geschwüre bildet.
Einige Frauen verspüren Unbehagen beim Geschlechtsverkehr.
Östrogencreme
Bei einer leichten Gebärmuttersenkung kann der Arzt eine östrogenhaltige Creme verschreiben, mit der die Scheide 4-6 Wochen behandelt wird.
Das kann die mit einer Gebärmuttersenkung verbundenen Beschwerden lindern.
Die Symptome können jedoch erneut auftreten, wenn die Salbenbehandlung aufhört.
Beckenbodengymnastik
Alle Frauen mit Gebärbuttersenkung sollten ihre Beckenbodenmuskulatur trainieren, auch wenn sie keine Symptome verspüren.
In einem frühen Stadium kann die Beckenbodengymnastik verhindern, dass die Gebärmutter weiter absinkt; es ist die beste Maßnahme, um einem Prolaps vorzubeugen.
Die Übungen können auch Symptome wie Rückenschmerzen und Unterleibsbeschwerden lindern.
Allerdings lassen sich mit den gezielten Beckenbodenübungen nicht alle bereits bestehenden Gebärmuttersenkungen verbessern.
Operation
Ziel des Eingriffs ist eine dauerhafte Behandlung der Gebärmuttersenkung.
Es gibt verschiedene Operationsoptionen, die abhängig von Form und Ausprägungsgrad der Absenkung ausgewählt werden.
Einige dieser Verfahren lassen sich als minimal-invasive Operation bzw. unter Anwendung der Laparoskopie durchführen. Der Chirurg weiß, welche Behandlungsmethode für die Patientin in Frage kommt.
Wann ist eine OP erforderlich?
Die Entscheidung zur Operation trifft die Patientin, nachdem sie sich mit dem Chirurg beraten hat und die täglich auftretenden Probleme und Symptome abgewägt wurden.
Es gibt folgende Operationsverfahren:
Scheidenraffung. Dieser Eingriff wird durchgeführt, um die Scheidenwände zu stärken und zu fixieren; dazu wird in der Regel eine Falte in die Scheidenwand gelegt und die Wände mit ein paar Stichen in Position gehalten.
Die Operation erfolgt gewöhnlich von der Scheide aus, ein Bauchschnitt ist somit nicht notwendig.
In einigen Fällen kann ein Netz oder spezielles Band in die Scheidenwände eingenäht werden.
Hinweis: Es gibt verschiedene Verfahren zur Straffung der Scheide.
Bei einigen dieser Methoden bestehen Zweifel über die langfristigen Behandlungserfolge beim Einsatz eines Netzes und es besteht ein Komplikationsrisiko, wie die Erosion des Netzes durch die Scheidenwand.
Das kann einen weiteren Eingriff bedeuten, was sexuelle Beschwerden und Probleme mit sich bringen kann.
Die Vor- und Nachteile der verschiedenen Operationsverfahren sollten mit dem Chirurg ausführlich besprochen und abgewogen werden, bevor der nächste Schritt unternommen wird.
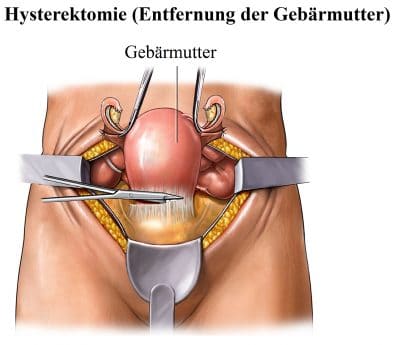 Gebärmutterentfernung (Hysterektomie). Das ist eine häufige Behandlungsform bei Gebärmutterprolaps.
Gebärmutterentfernung (Hysterektomie). Das ist eine häufige Behandlungsform bei Gebärmutterprolaps.
Vor allem bei Frauen ab 50 wird diese Methode häufig angewandt.
Zuweilen wird die Entfernung der Gebärmutter zusammen mit einer Scheidenraffung durchgeführt.
Anhebung der Gebärmutter oder Scheide. Hier gibt es verschiedene Methoden, unter anderem:
Sakrale Hysteropexie: Es wird ein spezielles Netz eingesetzt, das die Gebärmutter stützen und in Position halten soll. Das eine Ende des Netzes wird am Gebärmutterhals befestigt, das andere am hinteren Beckenknochen, am Kreuzbein.
Diese Operation wird in der Regel mittels Bauchschnitt durchgeführt.
Sakrale Kolpopexie. Bei diesem Eingriff wird die Scheide am Kreuzbein fixiert.
Mit Hilfe eines Netzes oder eines anderen Materials wird die Scheide in ihrer natürlichen Position gehalten.
Gleichzeitig kann eine Gebärmutterentfernung durchgeführt werden.
In der Regel erfolgt diese Operation mittels Bauchschnitt.
Infracoccygeale Hysteropexie oder Kolpopexie (neu). Das sind neue Operationstechniken, bei denen das Netz durch die Scheide und nicht durch Bauchschnitt eingesetzt wird, was vermutlich eine schnellere Genesung bedeutet.
Sakrospinale Fixation. Bei dieser Operation wird die Scheide an einem Band des Beckens, dem Ligamentum sacrospinale, fixiert.
Gewöhnlich erfolgt der Eingriff durch die Scheide, ein Bauchschnitt ist somit nicht notwendig.
Nach der OP ist ein Krankenhausaufenthalt von etwa zwei Tagen vorgesehen.
Die vollkommene Genesung wird sechs bis acht Wochen in Anspruch nehmen. In dieser Zeit sollte auf das Heben schwerer Lasten und auf Geschlechtsverkehr verzichtet werden.
Es besteht eine geringe Wahrscheinlichkeit, dass nach dem Eingriff eine erneute Senkung eintritt.
Können Komplikationen auftreten?
Mögliche Komplikationen und Beschwerden bei der chirurgischen Behandlung einer Scheidensenkung sind Schmerzen, Infektionen, Perforation des Enddarms oder der Blase, Verletzungen der Harnleiter, Rückkehr der Symptome wie Harninkontinenz oder Schwierigkeiten beim Wasserlassen, Gebärmutterprolaps und Sexualschmerzen.
Außerdem bestehen allgemeine Risiken, die mit jeder Operation verbunden sind, dazu gehören die Gefahren einer Narkose, Blutungen und eine eventuell notwendige Bluttransfusion, Becken- oder Wundinfektionen sowie die Gefahr einer tiefen Venenthrombose (TVT) in den Beinen.
Genesung
Die Dauer des Krankenhausaufenthalts liegt bei den meisten Frauen bei 3 bis 5 Tagen. Wenn sich die Patientin gut fühlt und das Wasserlassen keine Probleme bereitet, kann sie entlassen werden.
Wichtig ist, dass der Körper nach der Operation ausreichend geschont wird, damit der behandelte Bereich heilen kann.
In den ersten 2 Wochen:
- Alltagsaktivitäten einschränken.
- Möglichst viel Ruhe.
- Der Ausfluss aus der Scheide ist schwach, hat eine hellrosa Farbe und hält etwa zwei Wochen an.
In den ersten 2-4 Wochen:
- Leichte und einfache Alltagsaktivitäten können durchgeführt werden, Spaziergänge sind erlaubt.
- Keine schweren Gegenstände heben (nicht mehr als 4 kg), dazu zählen auch Einkaufstaschen, Wäschekörbe und Kinder.
- 4 Wochen lang kein Sport, wie Schwimmen, oder Aktivitäten, die Aufprallbewegungen verursachen, wie Laufen und Springen.
- In den ersten Tagen kann plötzlicher Ausfluss mäßiger Intensität auftreten, der nach 8-10 Tagen nachlassen müsste.
- Die Fäden der Operationsnaht lösen sich innerhalb von circa 10 Tagen (max. 3 Wochen) auf und brauchen nicht entfernt werden.
In den ersten 6 Wochen:
Kein Geschlechtsverkehr.
Nach zwei Wochen darf die Patientin wieder am Steuer sitzen, man sollte jedoch mit der Autoversicherung sprechen.
Schmerzlinderung
Die Ärzte empfehlen normalerweise Paracetamol (z.B. Ben-u-ron), die Einnahme erfolgt zwei Wochen lang, alle vier Stunden (codeinhaltige Medikamente verursachen Verstopfung).
Es ist wichtig, jeden Tag ausrechend Zeit zum Ausruhen einzuplanen.
Gesunde Essgewohnheiten
- Jeden Tag sollten etwa 1,5 Liter Flüssigkeit zu sich genommen werden.
- Auf eine gesunde Ernährung achten.
- Zur Regulierung des Stuhlgangs kann Metamucil oder ein ähnliches Mittel aus der Apotheke verwendet werden.