Kolontumor
Der Kolontumor ist ein abnormes Wachstum von Zellen, die im Kolon (Grimmdarm) vorkommen, und er kann zu einem Kolonkarzinom werden.
Breitet sich der Tumor in den unteren Teil des Dickdarms (Rektum oder Mastdarm) aus, kann ein kolorektales Karzinom entstehen.
Inhalt
Was ist ein Kolonkarzinom?
Krebs ist eine Erkrankung, die von unkontrolliertem Zellwachstum gekennzeichnet ist. Wenn dieses Wachstum die Zellen des Dickdarms betreffen, verursachen sie ein Kolonkarzinom.
Die meisten Kolontumoren entstehen aus kleinen, nicht kanzerösen (benignen) Geschwülsten, sog. adenomatösen Polypen, die sich an den inneren Darmwänden bilden. Einige dieser Polypen können mit der Zeit bösartige (maligne) Kolontumoren werden, wenn sie nicht bei einer Koloskopie entfernt wurden. Die Tumorzellen des Kolons dringen in das gesunde, tumornahe Gewebe ein, schädigen es und verursachen viele Komplikationen.
Die Krebszellen der bösartigen Tumoren können über den Blut- und Lymphkreislauf wandern und sich in andere Bereiche des Körpers verteilen. Diese Krebszellen können an verschiedenen Orten wachsen und dabei im ganzen Körper in gesunde Gewebe eindringen und diese zerstören.
Diese Gebilde werden als Metastasen bezeichnet und sind die Folge einer schweren Erkrankung, die sehr schwierig zu behandeln ist.
Das Kolonkarzinom ist die dritthäufigste Todesursache bei Krebs in den USA und die dritthäufigste Krebsart nach Lungen- und Prostatakrebs bei Männern bzw. nach Lungen- und Brustkrebs bei Frauen.
Ursachen des Kolontumors
Das kolorektale Karzinom ist eine der Hauptursachen für krebsbedingte Todesfälle in den Vereinigten Staaten.
Fast alle Dickdarmtumoren beginnen in den Drüsen der Wände von Kolon und Rektum.
Es gibt keine Einzelursache für Darmkrebs. Fast alle Kolontumore beginnen als gutartige Polypen und werden langsam kanzerös.
In folgenden Fällen besteht ein hohes Darmkrebsrisiko:
- Alter über 60 Jahre
- Verzehr von viel rotem und verarbeitetem Fleisch
- Auftreten von kolorektalen Polypen
- Auftreten von entzündlichen Darmerkrankungen (Morbus Crohn oder Colitis ulcerosa)
- Familiäre Disposition von Kolonkarzinom
- Vorausgegangener Brustkrebs
Manche angeborene Erkrankungen vermehren das Risiko, Kolonkrebs zu entwickeln. Zwei der häufigsten sind:
- Familiäre adenomatöse Polyposis
- Hereditäres nicht-Polyposis-assoziiertes kolorektales Karzinom (oder Lynch-Syndrom)
Die Ernährung ist für das Risiko eines Kolontumors ausschlaggebend.
Das Kolonkarzinom kann mit einer fettreichen Ernährung und rotem Fleisch sowie einem niedrigen Ballaststoffgehalt zusammenhängen.
Zigaretten rauchen und Alkohol trinken sind andere Risikofaktoren für das kolorektale Karzinom.
Was sind die Symptome des Kolontumors?
Der kolorektale Tumor kann über viele Jahre vorhanden sein, ehe er Symptome entwickelt.
Die Symptome variieren je nach Lage des Tumors im Dickdarm.
1. Das rechte Kolon ist groß, Tumoren im rechten Kolon können wachsen, ehe sie abdominelle Symptome verursachen.
In der Regel verursachen Tumoren in der rechten Seite Eisenmangelanämie, die aus einem langsamen Blutverlust über einen langen Zeitraum herrührt.
Eisenmangelanämie verursacht Müdigkeit und Schwäche.
2. Das linksseitig absteigende Kolon ist enger als das aufsteigende Kolon. Daher haben Tumoren im linken Kolon eine größere Wahrscheinlichkeit, einen teilweisen oder kompletten Verschluss (oder Blockade) des Darmes zu verursachen.
Tumoren, die zu einem inkompletten Darmverschluss führen, können Symptome wie Verstopfung, Durchfall, Bauchschmerzen, Krämpfe und Bauchschwellung verursachen.
Leuchtend rotes Blut im Stuhl kann auch auf eine Wucherung am Ende des linken Kolons oder Rektums hinweisen.
Wenn sich ein Karzinom entwickelt, sind die Symptome:
- Durchfall oder Verstopfung (Obstipation)
- Wechsel in der Stuhlbeschaffenheit
- Rektale Blutungen oder Blut im Stuhl
- Meteorismus, Krämpfe oder Bauchschmerzen
- Schmerzen beim Stuhlgang
- Ständiger Stuhldrang
- Schwäche und Müdigkeit
- Unerklärbarer Gewichtsverlust
- Reizdarmsyndrom
- Eisenmangel (Anämie)
Breitet sich der Krebs aus oder metastasiert, können in dem betroffenen Bereich weitere Symptome auftreten. Die Symptome der Metastasen hängen letztlich von der Position ab, in der sich der Tumor ausbreitet. Die Leber ist das Organ, in dem am häufigsten Metastasen gebildet werden.
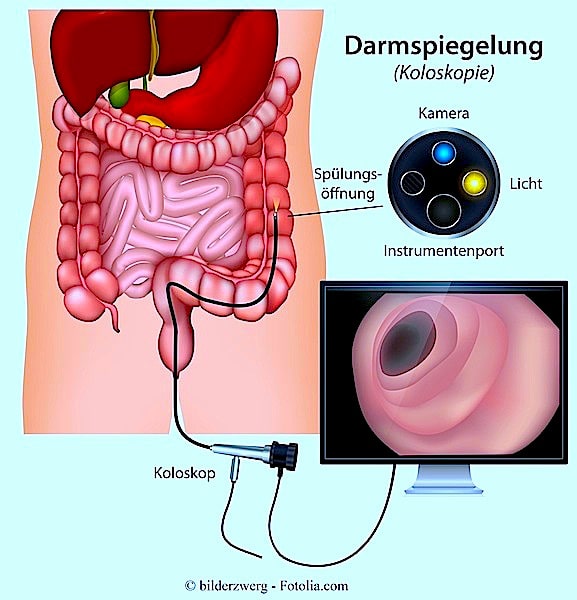
Diagnose des Kolontumors
Weist ein Patient die Symptome eines Kolonkarzinoms auf, kann sein Arzt nach der Erkrankung suchen, indem er verschiedene Untersuchungen vornimmt:
- Suche nach verstecktem (okkultem) Blut im Stuhl (Guajak-Test oder engl. FOBT) – Kolonkrebs verursacht zuweilen kleine Blutstropfen, die zu klein sind, um mit bloßem Auge erkannt zu werden. Im FOBT-Test wird eine spezielle chemische Substanz benutzt, um die Stuhlprobe des Patienten danach zu untersuchen.
- Flexible Sigmoidoskopie – dabei wird ein flexibler weicher Schlauch, ein sog. Sigmoidoskop, angewendet. Damit sucht der Arzt nach Polypen im Innern des Kolons des Patienten.
- Kolonkontrasteinlauf – Barium, eine metallische silberfarbene Substanz, wird über das Rektum in das Kolon des Patienten eingebracht. Das Barium erscheint auf dem Röntgenbild des Patienten.
- Koloskopie – hierfür wird ein Koloskop, ein dünnes Instrument, benutzt. Der Arzt betrachtet dadurch das Koloninnere des Patienten. Bei dem Verfahren entnimmt der Arzt kleine Gewebeproben (Biopsien), um sie auf Krebs zu untersuchen.
Entdeckt der Arzt Polypen, kann er diese auch entfernen. - Die virtuelle Koloskopie, eine neuere Methode, zeigt Bilder des Dickdarms über eine CT, ohne in den Körper eindringen zu müssen.
DNA-basierter Stuhltest
Der DNA-basierte Stuhltest untersucht die DNA in einer Stuhlprobe des Patienten, um genetische Defekte zu finden, die mit dem Kolontumor zusammenhängen.
Behandlungsrichtlinien nach Stadium
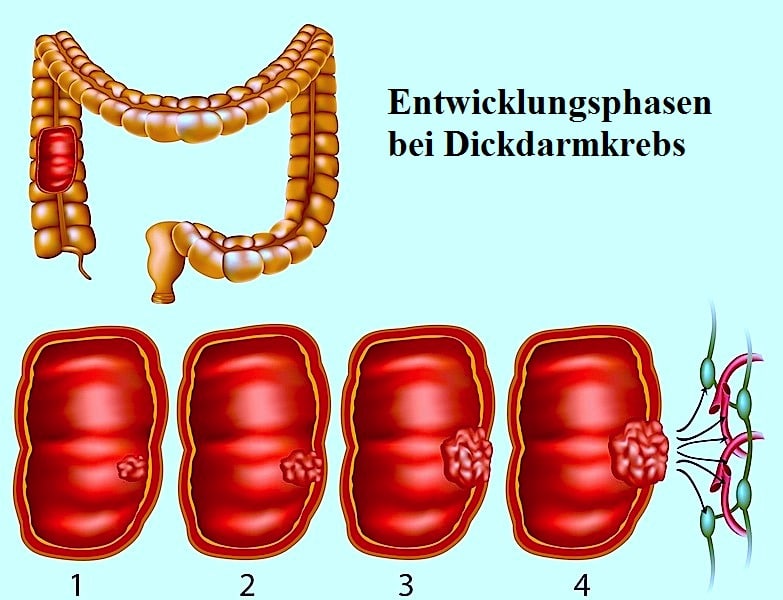
Kolontumor
© fotolia.com
Phase 0
Da diese Tumoren noch nicht über die innere Darmwand hinaus gewachsen sind, genügt eine Operation, um den Krebs zu entfernen. Diese Operation wird Polypektomie genannt.
In den meisten Fällen kann die Polypektomie während einer Koloskopie über das Koloskop erfolgen.
Die Kolonresektion (Kolektomie) wird selten und nur bei sehr großen Tumoren durchgeführt.
Zu den natürlichen Heilmitteln gehört eine gesunde Ernährung gegen Krebs, eine wichtige Maßnahme zur Bekämpfung dieser Krankheit.
Phase I
Diese Tumoren sind über verschiedene Kolonschichten gewachsen, haben sich aber noch nicht über die Darmwände (oder in die Lymphknoten) ausgebreitet.
Die Operation zur Entfernung eines mit Krebs befallenen Darmabschnittes und der naheliegenden Lymphknoten ist die Standardbehandlung und wird partielle oder subtotale Kolektomie genannt. Andere Therapien sind nicht erforderlich.
Phase II
Viele dieser Tumoren sind durch die Dickdarmwand gewachsen und haben sich in das umliegende Gewebe ausgedehnt, sind aber noch nicht in Lymphknoten eingedrungen.
Die Operation (Kolektomie) kann die einzig erforderliche Behandlung sein.
Jedoch kann der Arzt zu einer adjuvanten Chemotherapie raten, wenn der Krebs aufgrund einiger Faktoren ein Rückfallrisiko (Rezidiv) aufweist; Beispiele:
- Die Zellen sind in mikroskopischen Untersuchungen sehr abnorm (hochgradig).
- Der Krebs ist in die naheliegenden Organe gewachsen.
- Der Chirurg hat nicht mindestens 12 Lymphknoten entfernt.
- Der Krebs wurde am Rand oder in der Nähe einer chirurgischen Probe gefunden. Das bedeutet, dass möglicherweise ein Teil verblieben ist.
- Der Krebs hat zur Perforation der Darmwand geführt.
Ärzte haben unterschiedliche Meinungen zur Anwendung der Chemotherapie bei Kolontumoren im II. Stadium.
Ist sich der Chirurg nicht sicher, den gesamten Krebs entfernt zu haben, weil dieser in andere Gewebe gewachsen ist, kann er dem Patienten zu einer Strahlentherapie raten, um eventuell verbliebene Tumorzellen abzutöten.
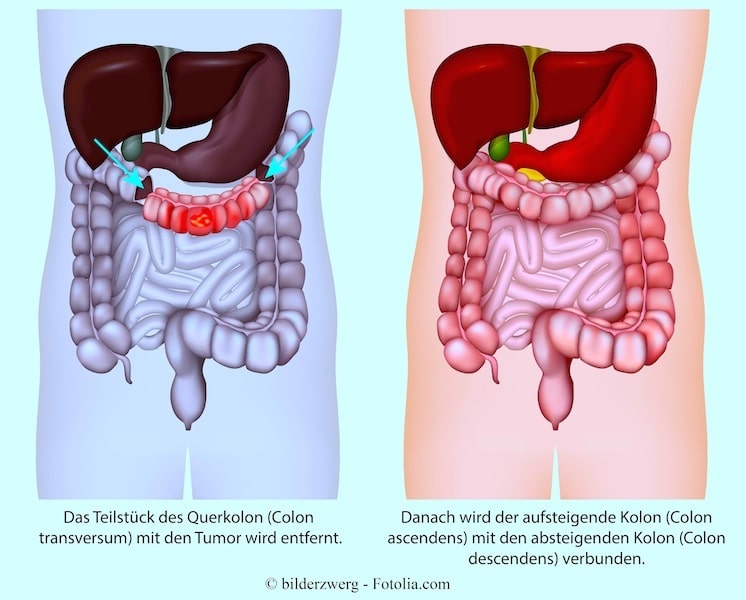
Phase III
In dieser Phase verbreitet sich der Tumor in die naheliegenden Lymphknoten, ist aber noch nicht in andere Körperbereiche gelangt.
Die Operation (partielle Kolektomie), gefolgt von einer adjuvanten Chemotherapie, ist in dieser Phase die Standardbehandlung.
Die Ärzte können auch zu einer Strahlentherapie raten, wenn der Chirurg meint, es seien nach der Operation noch einige restliche Tumorzellen verblieben.
Bei Menschen, die sich aufgrund anderer Erkrankungen keiner Operation unterziehen können, ist die Strahlentherapie und/oder die Chemotherapie möglicherweise die Hauptoption.
Phase IV
Der Krebs hat sich vom Kolon in entfernte Gewebe und Organe ausgebreitet. Der Kolonkrebs entwickelt oft Metastasen in der Leber, kann sich aber auch in andere Bereiche wie Lungen, Peritoneum (Bauchfell, die Auskleidung der Bauchhöhle) oder entfernte Lymphknoten ausbreiten.
Die Folge der Zellinvasion ins lymphatische System sind vergrößerte Lymphknoten.
Die letzte Phase des Kolonkarzinoms ist in den meisten Fällen nicht operabel. Sind jedoch nur einige kleine Metastasen in der Leber oder in den Lungen vorhanden, können sie komplett zusammen mit dem Kolonkarzinom entfernt werden. Die Operation kann helfen, die Lebenserwartung zu verlängern.
Gewöhnlich wird vor oder nach der Operation eine Chemotherapie verabreicht.
In manchen Fällen kann die Infusion des Medikamentes über die Leberarterie dienlich sein, wenn der Krebs sich in die Leber ausgebreitet hat.
Können Metastasen nicht chirurgisch entfernt werden, weil sie zu groß oder zu zahlreich sind, kann man versuchen, die Chemotherapie vor dem chirurgischen Eingriff zu verabreichen. Die Chemotherapie wird dann erneut nach der Operation verabreicht.
Eine andere Option könnte sein, die Tumoren in der Leber durch Kryochirurgie, Ablation oder andere nicht-chirurgische Methoden zu zerstören.
Ist der Tumor zu stark verbreitet, um operativ behandelt zu werden, kann der Chirurg eine Kolektomie oder eine Kolostomie (Darmdurchtrennung oberhalb des Karzinoms und Anschließen des Darmendes mit einer Hautöffnung in der Bauchwand, um die Darmentleerung zu ermöglichen) durchführen.
Dies kann einen Darmverschluss verhindern und somit einigen Probleme vorbeugen. Manchmal kann dieser Eingriff vermieden werden, indem bei der Koloskopie ein Stent (ein Metall- oder Plastikrohr) in das Kolon eingeführt wird, um den Darm offen zu halten.
Die meisten Patienten mit einem Karzinom im Stadium IV bekommen eine Chemotherapie und/oder gezielte Therapien, um den Krebs unter Kontrolle zu halten.
Diät bei Dickdarmkrebs
Viele Menschen unterschätzen die Bedeutung der Ernährung bei der Behandlung von Krebs, da sie der Meinung sind, dass es ausreicht, zum Arzt zu gehen und die verschriebenen Medikamente einzunehmen.
In Wahrheit sollte man für eine optimale Gesundheit einen gesunden Lebensstil pflegen und eine gesunde Ernährung einhalten.
Man sollte Rauchen und Alkoholkonsum vermeiden und sich regelmäßig 4-mal die Woche sportlich betätigen, zum Beispiel 1 Stunde spazieren gehen oder 30 Minuten joggen.
Die Ernährung ist wichtig, um Leber und Darm zu entgiften, über die das Immunsystem geregelt wird.
Diese Organe dienen auch dazu, Abfall aus dem Körper zu beseitigen, der eine Verdickung der Gewebe und die Bildung von Tumoren verursachen kann.
Es gibt Menschen, die lediglich über eine sehr natürliche Ernährung von Krebs geheilt wurden, ohne eine Krebstherapie zu verfolgen.
Diese Personen haben Milchprodukte, Fleisch, raffinierte Getreideprodukte und andere tierische Proteine aus der Ernährung gestrichen und vor allem viel Obst, Gemüse und hausgemachte zentrifugierte und frisch gepresste Fruchtsäfte zu sich genommen.
Leider gibt es noch keine Pille, die Krebs heilen kann. Daher ist die Ernährung die einzige natürliche Therapie, die interessante Resultate erbracht hat.
Demnach sollte man am Morgen gleich nach dem Aufwachen Wasser mit Zitrone trinken (wenn man es verträgt) und über den Tag verteilt viele Zwischenmahlzeiten mit Obst und Gemüse, zentrifugierten Säften und Fruchtsäften einhalten.
Man sollte mindestens 5-6 Mahlzeiten täglich einnehmen und sich nicht auf Frühstück, Mittag- und Abendessen beschränken.
Den Unterschied bemerkt man bereits nach wenigen Tagen. Man hat mehr Energie, schläft in der Nacht besser und die Stimmung verbessert sich spürbar.
Auch in den folgenden Untersuchungen sollte man einen Unterschied bemerken, zum Beispiel reduziert sich die Tumormasse oder er verschwindet ganz.
Wenn der Patient seine Ernährung in einem fortgeschrittenen Stadium des Tumors umstellt, ist eine Heilung oder Wiederherstellung nicht immer möglich.
Wie ist die Überlebensrate bei kolorektalem Karzinom? Prognose
Phase 1
Die erste Phase bei Darmkrebs wird mit Dukes A bezeichnet. Da es sich um ein Frühstadium handelt, ist die Heilungsrate hoch. Nach einer Operation überleben mehr als 9 von 10 Patienten (93 %) länger als 5 Jahre. Leider erfahren zurzeit weniger als 9 von 100 Patienten die Diagnose eines kolorektalen Karzinoms in Phase 1.
Phase 2
Etwa ein Viertel (24 %) der Menschen mit kolorektalem Karzinom erfahren die Diagnose in dieser Phase. In Abhängigkeit von verschiedenen Faktoren haben nach der Operation in der zweiten Phase des kolorektalen Karzinoms mehr als drei Viertel (bis zu 77 %) der Personen eine Lebenserwartung von mehr als 5 Jahren.
Phase 3
Etwa 23 % der Menschen mit kolorektalem Karzinom erhalten die Diagnose in diesem fortgeschrittenen Stadium der Erkrankung.
Das Ergebnis hängt von der Anzahl der Lymphknoten ab, die Tumorzellen enthalten. Nach der Operation überlebt etwa die Hälfte (48 %) der an Darmkrebs in Phase 3 erkrankten Menschen wenigstens 5 Jahre.
Phase 4
Dies betrifft etwa 9 % der Menschen mit kolorektalem Karzinom, der Krebs hat sich zum Zeitpunkt der Diagnose bereits in andere Körperbereiche ausgebreitet hat.
Bei diesem fortgeschrittenen Krebs liegt die Überlebensrate niedriger. Nur 6 von 100 Menschen (6 %) überleben mindestens 5 Jahre nach der Diagnose. Breitet sich der Krebs bis in die Leber aus und können die Lebermetastasen chirurgisch entfernt werden, haben einige neuere Studien gezeigt, dass die Überlebensrate bei 25-40 % liegt.